|
Salud
Dental
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|
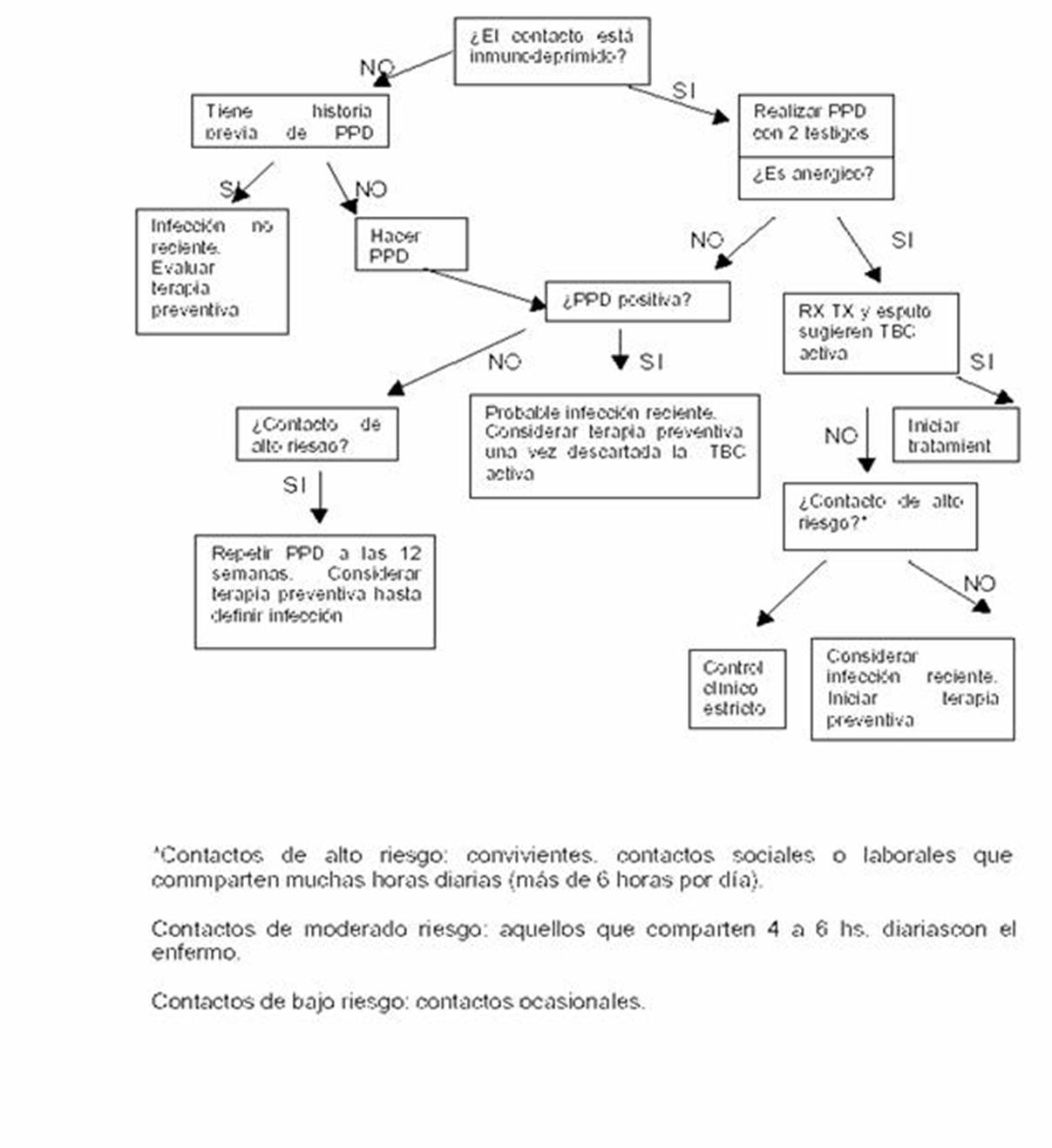
Los gráficos de Gantt son muy útiles en las etapas de planificación, para marcar el inicio esperado de cada actividad y para trazar los vínculos cronológicos entre las actividades. Los gráficos de Gantt también sirven para hacer un seguimiento del avance de las actividades y reprogramar estas actividades si el avance se ha retrasado. Cómo usarloPaso 1. Indicar todas las actividades que se deben realizar para implementar una solución. Paso 2. Determinar cuándo debe comenzar cada actividad y enumerarla en orden cronológico. Paso 3. Trazar el esquema para el gráfico de Gantt indicando las fechas de implementación a lo largo de la parte superior de una hoja de papel. Indicar las actividades en una columna al lado izquierdo. Paso 4. Para cada actividad, marcar su fecha de inicio. Determinar la duración de cada actividad y, con la ayuda de una barra horizontal, marcar su duración en el gráfico. Continuar este proceso para cada actividad. Paso 5. Examinar el gráfico y determinar si es posible efectuar todas las actividades que se deberán realizar en forma simultánea. Los cronogramas y los gráficos de Gantt son óptimos para: - Planificar un proyecto de mejoramiento de la calidad de acuerdo a las actividades y el tiempo - Comprender la superposición y secuencia de las actividades - Vigilar el avance y reevaluar los plazos si el proyecto está retrasado con respecto a lo planificado Para que lo planificado se cumpla es necesario un liderazgo claro y también un análisis realista de los tiempos que puede insumir cada tarea, considerando que las mismas requieren un esfuerzo adicional y que habitualmente no son remuneradas. No cumplir con los plazos puede resultar desalentador para el equipo, por lo cual estos aspectos deberán vigilarse adecuadamente, o a través de comunicaciones personales con los encargados de cada una de las tareas o bien a través de reuniones de equipo donde se muestren los progresos obtenidos. III-a-5- Análisis de la situación actualDocumentación existenteUno de los supuestos que se debe asumir es que el equipo que participe en la confección de la guía difícilmente cuente con una formación exhaustiva en actividades relacionadas con la revisión crítica de la literatura. Es importante tener claro este punto, y antes de diseñar una guía desde cero, resulta mucho más recomendable revisar el material que ha sido publicado al respecto, proveniente de fuentes confiables, y volcar todos los esfuerzos en adaptar localmente la guía. Esto no sólo reduce el esfuerzo inicial haciendo más factible la tarea, sino que permite volcar mayores esfuerzos en asegurar la adhesión a la guía, medir desempeño a través de sus estándares y promover mejoras continuas de la calidad. Para iniciar la elaboración de la guía, el equipo deberá analizar todos los elementos disponibles que hagan referencia a la patología seleccionada con el fin de facilitar el proceso. La documentación a revisar debe abarcar: guías existentes (de la propia organización o servicio, de sociedades científicas y otros organismos) y publicaciones científicas de diferentes fuentes. Siempre que sea posible, las guías locales deberían surgir de guías nacionales con sólo algunas modificaciones para adaptarse a los requerimientos locales. De todas formas, cuando no existen guías nacionales, será necesario buscar otras fuentes de evidencia para poder desarrollar la guía. Si se parte de una guía ésta debe estar basada en el mayor nivel de evidencia disponible y consecuentemente su grado de recomendación. Deben estar detallados los criterios utilizados para incluir o excluir las evidencias identificadas por la búsqueda. Estos criterios deben ser descriptos explícitamente y las razones para incluir y excluir las evidencias (ver recuadro) deben estar claramente establecidos. Por ejemplo los autores de la guía pueden decidir incluir sólo evidencias de ensayos clínicos aleatorizados y excluir los estudios no escritos en inglés. Esquemas de Clasificación de Evidencias y Recomendaciones(ver Apéndice al final del capítulo) Categoría de la Evidencia Ia evidencia de meta-análisis de estudios aleatorizados controlados Ib evidencia de por lo menos un estudio aleatorizado controlado IIa evidencia de por lo menos un estudio controlado sin aleatorización IIb evidencia de por lo menos algún otro tipo de estudio quasi-experimental III evidencia de estudios descriptivos no-experimentales, como estudios comparativos, de correlación y estudios de casos y controles IV evidencia de reportes de comités de expertos u opiniones de experiencia clínica de autoridades respetadas, o ambas. Fuerza de la recomendaciónA basada directamente en evidencia de categoría I B basada directamente en evidencia de categoría II o recomendación extrapolada de evidencia categoría I C basada directamente en evidencia de categoría III o recomendación extrapolada de categoría de evidencia I o II. D basada directamente en evidencia de categoría IV o recomendación extrapolada de categoría de evidencia I, II o III. Es importante que se haga una descripción de los métodos utilizados para formular las recomendaciones y de cómo se ha llegado a las decisiones finales. Los métodos pueden incluir por ejemplo un sistema de votación, técnicas formales de consenso (como Delphi, por ejemplo ) Deben especificarse las áreas de desacuerdo y los métodos para resolverlas. Sobre las guías existentes, se debe analizar tanto su validez como la legitimidad para el equipo. Para ello, el sistema más objetivo se basa en la aplicación de una serie de preguntas o criterios de evaluación estándares, como los utilizados por algunas agencias internacionales. También es útil conocer si el personal de salud sigue o no sus recomendaciones en la práctica diaria y los motivos, ya que esto puede orientar sobre cómo abordar algunos aspectos de la nueva guía. El análisis de los artículos científicos y las revisiones realizadas sobre las intervenciones que se aplicarán en la atención de la patología seleccionada debe identificar la mejor evidencia existente en el momento sobre la eficacia de las intervenciones. Deben aportarse los detalles de la estrategia utilizada para la búsqueda de la evidencia incluyendo los términos de búsqueda usados, las fuentes consultadas y el rango de fechas cubierto. Las fuentes pueden incluir bases de datos electrónicas (por ejemplo MEDLINE, EMBASE, CINAHL), bases de datos de revisiones sistemáticas (por ejemplo Cochrane Library, DARE) búsqueda manual en revistas, revisión de comunicaciones de congresos y otras guías clínicas (por ejemplo la US National Guideline Clearinghouse, o NICE – Reino Unido). En un documento (Fundación Salud ) se hace referencia a que la actualización bibliográfica, la revisión no sistemática de la literatura, los métodos de consenso entre profesionales, así como la adaptación local de GPC de reconocimiento internacional suelen ser los métodos más utilizados para la elaboración de GPC, mientras que la revisión sistemática con o sin meta-análisis, el análisis de costo efectividad y las preferencias de los pacientes, lamentablemente apenas se utilizan en la práctica. Esta tendencia debe ser revertida. Las guías que se basan en el consenso u opinión de expertos o en una revisión no-sistemática de la literatura pueden no reflejar correctamente los conocimientos vigentes y por lo tanto pueden estar sujetas a sesgos de contenido. Ejemplos de este tipo de guías suelen ser mucho más frecuentes que lo deseable. La literatura utilizada en la guía clínica debería ser identificada a través de una estrategia de búsqueda explícita, seleccionada a través de criterios de inclusión y exclusión definidos y evaluados contra estándares metodológicos consistentes. Algunos ejemplos de organizaciones en las que se pueden encontrar referencias basadas en estas metodologías fueron mencionadas anteriormente. III-a-6- Análisis de la atención vigenteUna vez analizadas los guías existentes y revisada la literatura, debería realizarse una revisión de la atención vigente, para evaluar cómo se está realizando el proceso de atención, identificar discrepancias con la evidencia y proponer las posibles modificaciones. Para ello, deben considerarse los procesos principales, directamente relacionados con la atención al paciente, y los procesos de soporte que son colaterales como suministro de material o insumos, suministro de productos farmacéuticos, documentación clínica, etc. El objetivo de esta actividad es conocer cómo se está manejando la patología seleccionada en el medio en el que se deberá aplicar la guía por elaborar. Identificar los puntos críticos del proceso -actividades descriptas en la práctica actual que no tienen concordancia con las recomendaciones- y todas aquellas actividades recomendadas por la evidencia que no se realizan en la práctica actual. Para ello, se describen todas las actividades que se realizan actualmente dentro del proceso principal de atención al paciente, qué profesionales intervienen, así como el lugar donde se realiza. Vale aclarar que veces estos procesos son muy dispares o directamente no son identificables claramente por falta de uniformidad en el accionar o porque determinadas recomendaciones de la guía resultaron novedosas. En estos casos deben definirse nuevos procesos. III-a-7- Propuesta de modificacionesLas recomendaciones pueden requerir recursos adicionales para ser aplicadas. Por ejemplo, puede necesitarse más personal especializado, nuevos equipos, o tratamientos farmacológicos caros que podrían tener implicaciones en la financiación, aunque es probable encontrar habitualmente deficiencias de organización. Puede resultar trascendente documentar una discusión sobre el impacto potencial en los recursos. Para ello, y una vez identificados los problemas y sus posibles causas, el equipo de trabajo, junto con los profesionales que se requieran en cada momento, deberán plantear de manera conjunta y consensuada las posibles modificaciones que se incorporarán en la GPC por elaborar. III -b Elaboración del Documento III-b-1- Elaboración de la versión preliminar de la guíaCon todos los elementos surgidos hasta este momento, debe efectuarse una síntesis de la práctica actual, la evidencia científica consultada y propuestas de modificaciones consensuadas del proceso de atención, para elaborar una versión preliminar de la guía. El objetivo de este documento es que sirva como elemento de trabajo y discusión a todos los miembros del equipo de trabajo, y como base para la elaboración de la guía definitiva. La versión preliminar de la guía define las actividades que se realizarán en todo el proceso asistencial (tanto las clínicas como las administrativas relacionadas con el proceso de atención), el rol de los profesionales en cada ámbito, el grado de resolución de cada nivel asistencial implicado, así como los criterios para las derivaciones de pacientes. Para cada una de las actividades clínicas deberá especificar su frecuencia, el nivel asistencial en que se realiza, el profesional que la indica y el que la ejecuta. Una vez redactado el documento, debe ser remitido a todos los miembros del equipo de trabajo y al experto de referencia, para que procedan a su análisis exhaustivo y realicen las observaciones que consideren oportunas. El contenido de la versión preliminar de la guía de práctica clínica (sin que esto implique un esquema rígido) podría resumirse de la siguiente manera: - Índice - Introducción - Objetivo, definición del problema de salud y caracterización - Actividades preventivas - Actividades de diagnóstico - Intervenciones terapéuticas (farmacológicas y no farmacológicas) - Seguimiento y control - Criterios de derivación - Bibliografía III-b-2- Reuniones de consensoCon el objeto de analizar detenidamente el contenido del documento y llegar a un acuerdo respecto a los aportes que los miembros del equipo de trabajo y el clínico experto de referencia hayan realizado, se deben llevar a cabo una o más reuniones de consenso. Ésta se debe desarrollar en un ámbito que evite las interrupciones y asistirán el equipo de trabajo y el experto de referencia. Para optimizar el resultado de esta reunión, es recomendable la presencia de un moderador o dinamizador externo experto o conocedor, como mínimo, de las técnicas de trabajo en grupo y de las técnicas de consenso, que guíe el desarrollo de la reunión. Dependiendo de la complejidad de los temas, del grado de controversia que exista y del nivel de discusión que se establezca, esta reunión de consenso se puede realizar en varias sesiones. Los acuerdos deberán ser tomados siempre por consenso entre todos los participantes en la reunión. El resultado de estas la reuniones es la versión preliminar de la guía con las modificaciones que se hayan ido incorporando a través del consenso. Es importante señalar que no se puede dar por concluido el trabajo hasta haber logrado el consenso en todos los aspectos del proceso de atención. III-b-3- Elaboración de la guía definitivaCon el proceso de atención consensuado, la comisión de redacción elaborará la guía definitiva. Antes de la elaboración de la guía definitiva -y según corresponda en cada caso- vale la pena tener en cuenta los criterios que utiliza AGREE (Appraisal of Guideline Research and Evaluation) que es una colaboración de países europeos Canadá, EEUU, Nueva Zelanda y Australia para orientar a los desarrolladores de Guías de Práctica Clínica). Aunque estos criterios están destinados fundamentalmente a grupos de desarrollo primario de estas guías, resulta útil tenerlos en cuenta aún cuando se pretenda adaptar una guía. III-b-4- Criterios de AGREE para desarrollos de guías. 1. Los objetivos generales de la guía deberían ser específicamente descriptos 2. Las preguntas clínicas cubiertas por la guía deberían ser descriptas específicamente 3. Los pacientes en los cuales la guía sería aplicada deberían ser específicamente descriptos 4. El grupo de desarrollo de la guía debería incluir individuos de todas las profesiones relevantes 5. Las preferencias de los pacientes deberían ser consideradas 6. Los usuarios finales de la guía deberían ser definidos claramente 7. La guía debería ser probada con usuarios finales 8. Deberían utilizarse métodos sistemáticos para buscar la evidencia 9. Los criterios para seleccionar la evidencia deberían ser claramente descriptos 10. Los métodos utilizados para formular las recomendaciones deberían ser claramente descriptos (consenso formal) 11. Al formular las recomendaciones han sido considerados los beneficios en salud, los efectos secundarios y los riesgos. 12. Debería existir un vínculo específico entre las recomendaciones y las evidencias que la soportan 13. La guía debería ser revisada externamente por expertos antes de su publicación 14. Debería preverse un procedimiento para actualizar la guía 15. Las recomendaciones deberían ser específicas y no ambiguas 16. Las diferentes opciones para el diagnóstico y/o tratamiento del problema deberían ser presentados claramente 17. Las recomendaciones claves deberían ser fácilmente identificables 18. La guía debería ser apoyada con herramientas de aplicación 19. Las barreras potenciales para la aplicar las recomendaciones de la guía deberían ser consideradas 20. Los costos potenciales de aplicación deberían ser considerados 21. Las guías deberían presentar criterios claves de revisión para propósitos de vigilancia y auditoría. 22. La guía debería ser editorialmente independiente de la fuente de financiamiento 23. Los conflictos de interés de los miembros del desarrollo de la guía deberían ser registrados. Los usuarios deberían poder encontrar fácilmente las recomendaciones más relevantes. Tales recomendaciones responden a las principales cuestiones clínicas abordadas en la guía. Pueden identificarse de diversas formas. Por ejemplo, pueden ser resumidas en un recuadro, escritas en negrita, subrayadas, o presentadas mediante diagramas de flujo o algoritmos. Los flujogramas o diagramas de flujo que constituyen la representación gráfica de todo el proceso de atención describen los pasos clave definidos en la guía, de una manera lógica y consecutiva. Su objetivo es facilitar, de forma gráfica, las decisiones clínicas secuenciales (diagnósticas, terapéuticas o de otro tipo) que hay que tomar frente a un problema o situación concreta del proceso de atención. (ver Algoritmo de decisión para contactos de TBC infecciosa - en Antes de Empezar) Para que una guía sea efectiva necesita ser diseminada e implantada mediante materiales adicionales. Estos pueden incluir por ejemplo un resumen de consulta rápida, herramientas educativas, folletos para pacientes o soporte informático, las cuales deben ser suministradas junto con la guía clínica. El formato definitivo de la guía debe contener, además algunos elementos importantes para la aplicación y evaluación de la guía. Estos elementos pueden ser indicadores de evaluación, resumen operativo, requisitos mínimos para la implantación. En los anexos, se pueden incluir materiales educativos, formularios que se aplicarán a pacientes o aquellos elementos que se estimen convenientes. Estos contenidos podrán adaptarse a los diferentes formatos propuestos (ver Antes de Empezar) según las necesidades de implementación. Un modelo de contenido de la guía de práctica clínica definitiva podría ser el siguiente: - Índice - Introducción - Objetivo, definición del problema de salud y caracterización - Texto completo sobre el proceso de atención - Resumen operativo - Flujogramas y algoritmos - Requisitos mínimos para la implantación - Indicadores de evaluación - Equipo de elaboración - Fecha de elaboración y fecha propuesta de revisión - Bibliografía - Anexos Debido a que el documento de la guía definitiva puede contener un volumen considerable de información, es importante elaborar un resumen operativo de consulta rápida, que permita a los profesionales encontrar rápidamente aspectos concretos del proceso de atención. Las guías necesitan ser un reflejo de la investigación actualizada. Deben establecer claramente un procedimiento de actualización. Por ejemplo pueden establecer un cronograma o un sistema para incorporar búsquedas bibliográficas actualizadas regularmente y realizar los cambios requeridos. Habitualmente se propone que la revisión de la guía se efectúe a los 2 años. En aquellas patologías en las que los avances científicos se produzcan con mayor celeridad la fecha de revisión debería acortarse. Una vez elaborados todos los apartados de la guía, el grupo a cargo de la redacción la distribuye al equipo de trabajo para validar su contenido completo. Los usuarios a los cuales se dirige la guía deben estar claramente definidos en la misma, de modo que éstos puedan determinar de inmediato si la guía es relevante para ellos. Por ejemplo, los usuarios de una guía sobre el dolor lumbar pueden incluir médicos generales, neurólogos, cirujanos ortopédicos, reumatólogos y fisioterapeutas. Si se cree conveniente, se puede enviar también a otros expertos internos y/o externos a la organización para su revisión y validación definitiva por el grupo de trabajo o través de una nueva reunión de consenso si fuera necesario. Llegado a este punto la guía debe ser oficialmente aprobada para que cobre vigencia institucional y que el personal comprenda que estos lineamientos en la atención implican un compromiso institucional. III c- ImplantaciónIII-c-1- Requisitos mínimos para la implantación Es importante contar con un líder o responsable de la implantación. Este responsable se encargará de comprobar que las necesidades de la misma están cubiertas, asegurar su la difusión de la guía a todos los usuarios, organizar la capacitación de todos los profesionales implicados, hacer el seguimiento y la evaluación e informar periódicamente a todo el personal de los avances. III-c-2- Definición de objetivosSegún lo establecido en el alcance de la implantación, y teniendo en cuenta los indicadores de evaluación incluidos en la guía, se deben definir objetivos concretos que se buscan alcanzar en cada actividad, con el fin de especificar los resultados esperados de la implantación y determinar los parámetros de evaluación de la misma. Estos objetivos deberán comprender aspectos del proceso de atención (aplicación de las recomendaciones de la guía), y de los resultados que hay que obtener, teniendo en cuenta que al principio será más fácil centrarse en el proceso, para ir paulatinamente incluyendo objetivos de resultados. La fijación de objetivos se realizará a partir de la situación actual de la actividad concreta (línea de base), en caso de disponer de dicha información. En caso contrario se puede tomar como referencia valores estándares de la literatura. Es muy importante poder cuantificar aspectos relevantes de la guía. Los procesos de medición son los que realmente evidencian mejoras (o no) en el proceso asistencial que es lo que en definitiva se persigue. Los objetivos se definirán por un periodo determinado, al final del cual serán evaluados y revisados, y se podrán fijar nuevos objetivos para el periodo siguiente. III-c-3- Sistema de incentivosUn aspecto que hay que considerar en la implantación de las guías es la modificación de conductas a través de incentivos a los profesionales. Los incentivos pueden ser de carácter económico o no, dependiendo de las políticas y posibilidades de la organización y deberían ir ligados al cumplimiento de objetivos. El sistema de incentivos, si existiera, debería ser conocido en detalle por los profesionales que van a aplicar la guía, antes del inicio de la implantación. Un estudio (Dixon) identificó que en organizaciones privadas en las que se implementaron programas de manejo de enfermedades crónicas, algunos de los factores relevantes para la adhesión a los estándares fueron: - Metas bien alineadas entre médicos y administradores - Inversión en tecnología de información y atención a la precisión de los datos clínicos - El uso de incentivos financieros para modelar la conducta asistencial En una revisión sistemática (Chaix-Couturier y col.) que evaluó el impacto de los incentivos financieros en los costos, procesos o resultados, se concluyó que pueden ser usados para reducir la utilización de recursos de salud, mejorar la adhesión a las guías de práctica clínica o conseguir alguna meta general en salud. III-c-4- DifusiónAntes de la implantación, debe asegurarse que la guía llegue a todo el personal de salud que deberá aplicarla. Existen múltiples estrategias de difusión que dependerán del ámbito de elaboración y aplicación, así como de los medios disponibles La educación centrada en el profesional es un método relevante utilizado para influir en el cuidado del paciente y mejorar los resultados. La elección de una estrategia, técnica de enseñanza, y contenidos de un programa educacional requiere reflejar objetivos educacionales claros. Estos incluyen mejorar la percepción de las guías y la evidencia en que se sustentan; las creencias acerca de su propiedad, efectividad y factibilidad, y las habilidades necesarias para implementar guías que optimicen la efectividad. Grimshaw y colaboradores han dividido las estrategias educacionales en dos tipos:
Existe una superposición considerable en estos tipos de actividades y estrategias que pueden ser utilizadas para afectar el conocimiento, la toma de conciencia, las actitudes y las habilidades. De todas maneras, las actividades diseñadas para afectar el conocimiento y la toma de conciencia son más informativas, mientras que aquellas que necesitan cambiar actitudes y habilidades requieren interacción y oportunidades para practicar las habilidades. Para el conocimiento y toma de conciencia de las guías, es importante realizar una presentación con los aspectos más significativos de su aplicación a todo el personal de la unidad, con recepción de sugerencias o enmiendas que deberán valorarse. En cada caso se definirá el número de ejemplares que se entregará y qué profesionales deben tener la máxima accesibilidad a la documentación. Lo más recomendable es entregar un resumen para cada uno de los profesionales del equipo de salud centro o unidad, además de dejar un ejemplar completo para consulta de todo el personal. Cuando sea posible, se utilizará, además, algún tipo de soporte informatizado. Deberían efectuarse visitas personalizadas de los responsables de la implantación, sobre todo si se detectan resistencias concretas. Las modalidades de la educación médica continua tradicional, en forma de charlas, ateneos, o notificaciones breves son buenas para mejorar la toma de conciencia, pero tienen poco efecto en relación a las actitudes y habilidades en la atención. Los talleres ofrecen oportunidades para la interacción y estrategias de enseñanza y aprendizaje múltiples, pero requieren más recursos y tiempo del profesional que la diseminación de información simple. Si se dispone de recursos tecnológicos, los currículos interactivos a través de Internet, los videos interactivos, y otras tecnologías electrónicas también pueden ser utilizados para facilitar el desarrollo de estas actividades. La educación debe ser considerada e implementada dentro del contexto de otras intervenciones a nivel organizacional, y a nivel de los servicios asistenciales. Las intervenciones para cambiar la conducta del profesional pueden ser agrupadas en tres tipos: 1) política organizacional; 2) sistemáticas de atención y procedimientos; y 3) educación del profesional. Un modelo desarrollado por Green y Kreuter indica que para que los profesionales usen la información que tienen, se necesitan estrategias que permitan la implementación por parte del médico de procesos clínicos recomendados y que refuercen el uso de las guías. Los sistemas electrónicos de atención y procedimientos, incluyendo seguimiento del paciente y recordatorios a los profesionales, ayudan a los médicos a implementar las guías y cambiar la forma en que se desarrolla la actividad asistencial. La forma más efectiva parece ser el uso de recordatorios y entrenamiento adecuado combinados (Ockene y colaboradores). Las políticas organizacionales y las normas también deben estimular la aplicación de las guías. Esto incluye la promoción de las actividades de garantías de calidad, transparencia en el desempeño, y soporte para el personal y los sistemas de información que permitan y refuercen la implementación de las guías por parte de los profesionales. Estrategias administrativas y de personal tales como la retroalimentación y mediciones del desempeño también resultan necesarias para reforzar el uso de las guías. III-c-5- Desafíos para una educación adecuada en la implementación de guíasSi se pretende que los médicos implementen las guías de atención, es necesario que se investiguen sistemáticamente y se mejoren las acciones que favorecen y refuerzan las habilidades ya aprendidas (ver Mejoras Continuas). Los desafíos de la educación para la implementación de las guías en el lugar de atención son muchos. El primer desafío es el liderazgo organizacional para evitar que los médicos no adhieran a una intervención en particular, o no sepan cuán efectiva es esa intervención. Frecuentemente, una de las primeras preguntas que se formulan es “¿Por qué tengo que aprender esto?”. Sin un convencimiento claro, existe una baja probabilidad de que los nuevos patrones de atención se pongan en práctica y se mantengan. Para lograr este desafío, es necesario educar y trabajar con los líderes administrativos y clínicos a fin de incrementar su comprensión acerca de la importancia del liderazgo y que el compromiso institucional y las expectativas son una meta clave en las mejoras de los procesos y resultados en los pacientes. Es necesario discutir las implicancias y las necesidades de los médicos, incluso recurriendo a los líderes de opinión para facilitar la discusión. Con una comprensión mayor de las mismas, mejoran las capacidades para diseñar las intervenciones en el lugar de atención. III-c-6- Inicio de las actividadesEs muy importante fijar una fecha concreta para el inicio de las actividades. Una vez establecida la misma, el líder o responsable de la implantación debe asegurarse de que se han cubierto las necesidades identificadas y consensuadas, y de que se ha realizado la difusión y la capacitación previstas. Es decir, que los profesionales están capacitados y disponen de los recursos y documentación necesarios, y que están planificados los cambios organizativos correspondientes. Asimismo, habrá que comprobar que todo el personal está en conocimiento de lo que se va a realizar y, que existe el material informativo necesario y adecuado. III-d- APENDICE Las evidencias en las cuales se sustentan las guías surgen de los estudios que soportan tal o cual conducta o establece asociaciones causales entre diferentes variables. Existen diversos tipos de estudios que genéricamente podrían denominarse como descriptivos o analíticos, de corte transversal o longitudinales, prospectivos o retrospectivos, controlados o no controlados, etc. No esta la intención de este documento proveer un análisis pormenorizado de la revisión sistemática de la literatura o de la medicina basada en la evidencia. Se considera que existe una serie de documentos disponibles que se ocupan de estos temas y que podrían consultarse si existiera interés en profundizar acerca de los mismos. No obstante, ya que fueron mencionados anteriormente, a continuación se describen las características generales de los principales estudios que pueden ser encontrados en la búsqueda de las evidencias científicas que sustenten las GPC y algunos otros conceptos útiles que se enuncian a continuación:
Referencias
IV- EVALUACIÓN DE CALIDAD A TRAVÉS DE LAS GUÍASIV -a- Principios básicos de la evaluación de calidadLa medición de la calidad de la atención médica es uno de los desafíos más importantes de los próximos años. En las últimas décadas, la efectividad creciente de muchas intervenciones y los costos acelerados de la atención han creado una necesidad de evaluar urgentemente estos problemas. Existen numerosas razones por las cuales es importante mejorar la calidad de atención, incluyendo el aumento de la transparencia en el accionar de los profesionales y administradores, eficiencia en la utilización de recursos, identificación y reducción de los errores médicos, optimización de la efectividad en la atención, mejoras en los resultados, y alineación de la atención con los intereses de lo que los pacientes quieren, además de lo que necesitan. Debido a que los objetivos de la salud se centran en conseguir buenos resultados o mejoría de los pacientes, es necesario generar un marco de referencia o un modelo para entender la salud en términos de mediciones. La medición de la calidad debería determinar si el proceso de atención provisto a un paciente o una población 1) consiguió buenos resultados (medición de resultados) 2) representa aquellos procesos que están asociados con el logro de buenos resultados (medición de proceso). El proceso de atención incluye elementos tales como medidas preventivas, estudios diagnósticos, tratamientos y otras actividades en la atención del paciente. Estos procesos no sólo implican el mayor componente del costo en salud, sino que la forma en que estos cuidados son suministrados conduce a un importante componente de la satisfacción o insatisfacción del paciente con la atención. Los resultados clínicos incluyen morbilidad, mortalidad, estado de salud, capacidad funcional y calidad de vida. Estos resultados pueden ser incorporados dentro de los beneficios de la atención o el costo de las complicaciones. La naturaleza de estos resultados pueden también influenciar en la satisfacción o insatisfacción global con la atención. Para tomar medidas en relación a procesos o resultados se deben tener en cuenta las características individuales y colectivas con que los pacientes ingresan a la atención, tales como factores demográficos o de riesgo y el estado de salud y funcional basal. Estos factores de ingreso determinan el “case mix” o “severity mix” (según la composición de casos o severidad) de la población asistida. Aunque no resulte una tarea sencilla, cada uno de estos elementos del modelo de atención debería ser cuantificado. En la medida en que se disponga de mayor número de datos, se podrán tomar mejores decisiones y más ajustadas. Las guías de práctica clínica especifican procesos de atención que son conocidos o se piensa que están relacionados con buenos resultados. Una medida de desempeño que derive de una guía de atención es probable que sea un indicador de calidad valedero si reúne estas tres condiciones: 1) las relaciones entre proceso y resultado son conocidas 2) esa relación forma la base de la guía de atención; y 3) los criterios de revisión han sido fielmente derivados de la guía. La última de estas tres condiciones, derivación fidedigna de los criterios de revisión de las guías, es más probable que ocurra si los temas importantes en los criterios de revisión han sido considerados y se ha seguido un método explícito.
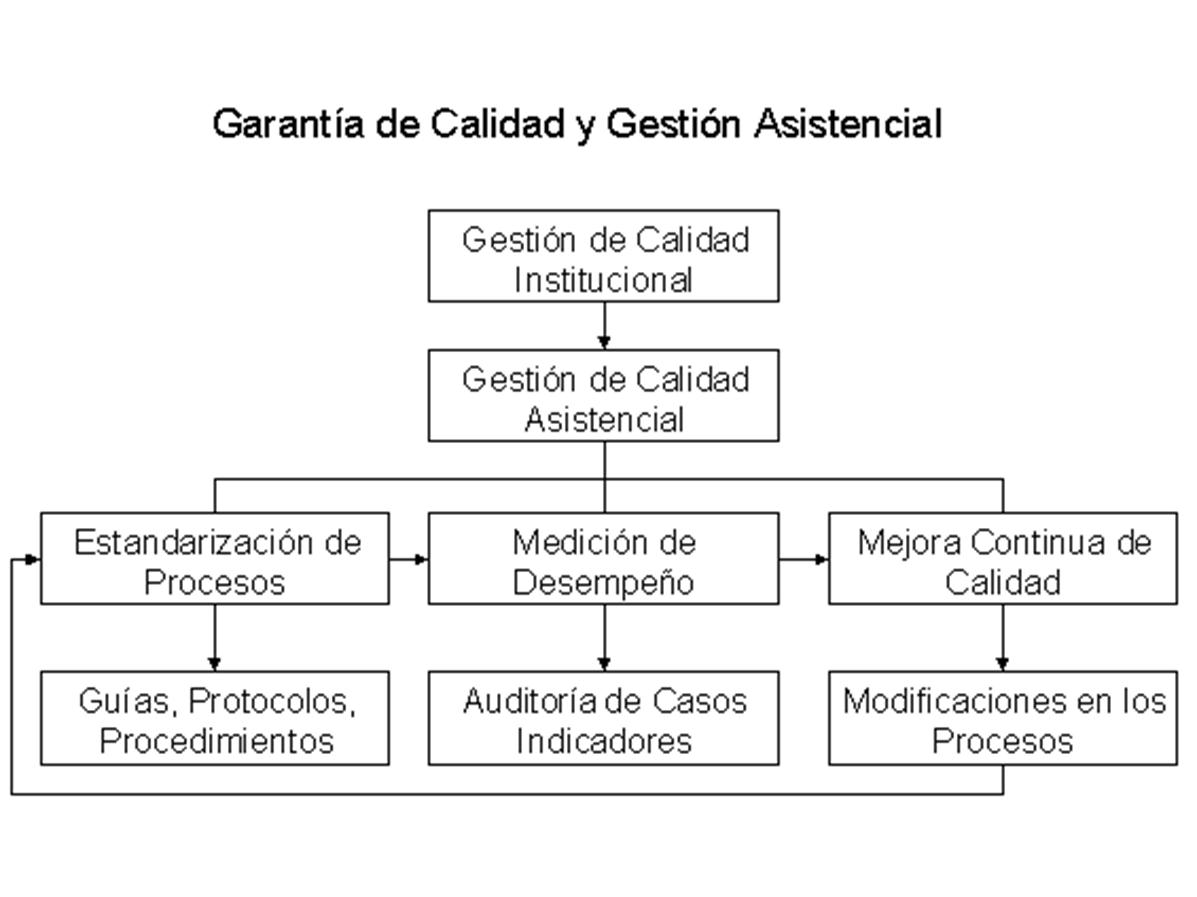
Las guías de atención, los criterios de auditoría médica , las medidas de desempeño y los estándares de calidad son herramientas que pueden ser utilizadas para evaluación de calidad. Las guías de atención compilan evidencia científica disponible en especificaciones para el proceso de atención que probablemente optimicen la efectividad (buenos resultados). El desarrollo de guías de atención debería ser considerado como la etapa de planificación de las mejoras de calidad, o el primer paso para el manejo de la calidad.
Los criterios de auditoría y medidas de desempeño se utilizan para determinar el grado en el cual la atención ha seguido procesos específicos y si los resultados han sido logrados. Medir el desempeño es la forma de determinar que la atención coincide con las recomendaciones. Las mediciones son comparadas con estándares de calidad, al determinar si la atención ha cumplimentado o no las normas, y en base a ello decidir que acciones deberían ser tomadas si correspondieran.
Para poder, en el futuro, implementar estándares de calidad derivados de las guías de atención, la metodología debería ayudar al sistema a traducir la guía de atención en criterios de auditoría y medidas de desempeño. El equipo encargado de esta tarea debe establecer los temas que el servicio debe enfrentar y desarrollar los estándares de calidad. La institución o el servicio, de todas formas, debe decidir que criterio de auditoría, medidas de desempeño o estándares de calidad debería desarrollar; como así también determinar el nivel de desempeño que será el estándar de calidad que se quiere alcanzar; y qué acciones tomar para mejorar la calidad de atención. IV -b- Medidas de desempeñoLas medidas de desempeño son un medio a través del cual se puede monitorear la calidad de atención que se presta en un sistema de salud y si además ésta se presta a conciencia en relación a los costos. En Salud la medición del desempeño es una detallada recolección y análisis de los datos, producidos en el curso de un proceso asistencial, en aquellas áreas para las cuáles existe una sólida evidencia de efectividad de tratamiento dentro de rigurosos niveles científicos Las mediciones de desempeño pueden estar dirigidas a diferentes niveles del sistema de atención, dependiendo del tipo de datos recolectados y las fuentes utilizadas. Los diferentes niveles en los cuales las medidas de desempeño pueden ser evaluadas son: · planes de salud · grupos médicos · instituciones de segundo y tercer nivel · prestadores individuales · programas específicos de tratamiento (transplantes, hemodiálisis) · programas de salud pública · financiadores de atención El desempeño puede ser medido a través de varias dimensiones. Algunas, que actualmente pueden verse limitadas por los sistemas de información disponibles, son: · efectividad clínica (aplicación de intervenciones de salud y su impacto en los resultados) · acceso a la atención · valor de la atención A menudo se hace referencia al costo de la atención. El precio es un elemento obviamente necesario para calcular el valor de la atención que es, en realidad, la unidad de calidad por unidad de precio. El precio es sólo la parte de la información que está más disponible. El precio es explícito y fácil de obtener. La calidad es implícita y difícil de observar sin una medición adecuada. Medir la calidad de atención es una tarea difícil por un sinnúmero de razones. Particularmente la medición de resultados de la atención médica representa un desafío extraordinario. La ocurrencia, curso y resultados de la mayoría de las enfermedades es altamente variable, lo que dificulta aún más estas tareas. Para sortear los obstáculos biológicos de las mediciones de desempeño, deben emplearse diferentes abordajes, teniendo en cuenta sutiles variaciones. Sólo a través de una adecuada combinación de estos abordajes los resultados de la medición de desempeño pueden ser razonablemente interpretados. Entre los elementos más importante para conseguir mediciones de desempeño adecuada pueden mencionarse
Una tema común a todas estas consideraciones es la importancia de la precisión de los datos y la información. La medición de desempeño para que sea exitosa requiere excelente información, lo que en definitiva implica excelentes sistemas de información. Esto no necesariamente implica una tecnología cara o sofisticada sino más bien una adecuada metodología de recolección y registro de datos que reflejen en forma objetiva y precisa los hallazgos clínicos, que éstos estén adecuadamente codificados o estructurados y que se hallen disponibles para su manipulación estadística y análisis. Las mediciones del proceso permiten medir la atención que reciben los pacientes. Si las estrategias diagnósticas y terapéuticas, científicamente avaladas expresadas en las GPC, son monitoreadas los problemas de calidad pueden ser detectados mucho antes de que ocurran diferencias en los resultados. El tratamiento del infarto de miocardio es un buen ejemplo del poder potencial que tienen las mediciones de calidad basadas en el proceso. Las investigaciones clínicas han establecido claramente los beneficios de la reperfusión aguda, la terapia con aspirina y beta bloqueantes y otros procesos en la atención. En varios estudios se documentó la demora en llevar estas recomendaciones a la práctica y las consecuencias adversas de estas demoras. El Estudio Cardiovascular Cooperativo llevado a cabo en los Estados Unidos confirmó que variaciones en los procesos preventivos y terapéuticos explican diferencias en las tasas de mortalidad por infarto de miocardio entre hospitales; este proyecto también documentó mejoras en los resultados como consecuencia de mejoras en el desempeño. Es posible evaluar la calidad de atención utilizando indicadores ya desarrollados previamente o bien éstos pueden ser desarrollados a partir de las guías clínicas. Las GPC sirven, o mejor dicho, deberían servir si están adecuadamente implementadas, para que todos los pacientes con un problema determinado sean sometidos a procesos de atención similares en todos los casos. Estos procesos, claramente identificables en las guías, surgen de las mejores evidencias científicas disponibles en el momento. Debido a que si los pacientes reciben el manejo indicado del problema los resultados serán mejores, la medición de calidad a través de una GPC, es un proceso de medición en el que se cuantifica el grado de cumplimiento de una guía. Si se desarrollara una guía local para infarto agudo de miocardio, debido a que las evidencias indican, que la administración precoz de aspirina y beta bloqueantes, por ejemplo, mejoran los resultados en el cuidado de estos pacientes, los procesos de atención en la guía en desarrollo deberían contemplar la administración de aspirina y beta bloqueantes. Por lo tanto el cumplimiento de cada una de estas indicaciones, puede ser un criterio de revisión de la atención de los pacientes con infarto de miocardio siempre que no existan contraindicaciones –criterio de exclusión - Ante un caso individual evaluaríamos si el paciente no tenía contraindicaciones que lo excluyeran del criterios y veríamos si se le administró la medicación o no. Si no existían contraindicaciones y se le administró la medicación se puede decir que el paciente fue correctamente asistido. No obstante, este es un caso individual y poco nos aclara si la guía se cumple o no en forma sistemática. La forma de evaluar el acatamiento o adhesión a las guías es a través del uso de indicadores. El criterio de revisión, por ejemplo, administración de aspirina puede ser convertido en un indicador, esto es la proporción de pacientes con el problema que cumplieron con el criterio. Podemos decir entonces que: Un indicador es una variable mensurable que puede ser usada para determinar el grado de adhesión a un estándar o logro en las metas de calidad. Si el paciente tiene alguna contraindicación para recibir aspirina debe ser excluido de la muestra, sólo para este indicador (criterio de exclusión). No obstante este mismo paciente podría ser incluido en la muestra de otros indicadores como el de administración de beta bloqueantes, si es que no tiene contraindicaciones para éste. Siguiendo con el ejemplo anterior, si encontráramos 80 pacientes con infarto de miocardio que no tienen contraindicaciones para recibir aspirina y a sólo 20 se le hubiera administrado el medicamento estaríamos en condiciones de decir que el indicador de administración de aspirina en el infarto de miocardio es de 20/80= 0.25 = 25%. En la situación ideal debiéramos llegar al 100%. Podemos decir que el 25% de los pacientes han sido tratados adecuadamente en base a este criterio o, lo que es lo mismo, que el 75% de los pacientes no recibieron el tratamiento adecuado. Este 75% define la brecha entre el tratamiento recibido y el tratamiento óptimo que existe en el servicio. Cerrar esta brecha implica avanzar sobre la calidad de atención. En este contexto es importante tener en cuenta que mejorar la adhesión a la GPC implica tener mejores indicadores para cado uno de los criterios que se decidan medir, o bien, reducir la brecha entre los niveles óptimos de atención y la atención recibida (mejorar la calidad). En este punto debería fijarse el estándar de desempeño que se pretende alcanzar, por ejemplo si nuestra medición inicial fue del 25 %, llegar a superar el 75% en una primera fase, para luego seguir avanzando. Fijarse una meta es muy importante para cuantificar los logros obtenidos hasta el momento. Para evaluar el proceso de desarrollo e implantación de una guía, es muy importante conocer el nivel de atención antes y después de la implementación de la guía. Es conveniente efectuar una evaluación retrospectiva de las historias clínicas de los casos a que hace referencia la guía (si es que se puede), efectuando una medición inicial hasta el momento en que la guía fue aprobada. Estos indicadores deberían compararse con una medición posterior llevada a cabo después de la implantación de la guía para poder medir las diferencias en el desempeño. Esto constituye un primer paso concreto a las mejoras continuas de la calidad de atención. Los indicadores de desempeño pueden hacer referencia al proceso o a los resultados de la atención. Recientemente, ha resultado más claro que los indicadores basados en resultados pueden tener limitaciones en su capacidad para monitorear la calidad, surgiendo un gran interés en el uso de indicadores de proceso. Esto se ha reforzado por las investigaciones que demuestran una alta dispersión en los patrones de atención de los pacientes, aún para aspectos de la asistencia que se basan en los más altos niveles de evidencia. En el siguiente cuadro se describen las diferencias entre los dos tipos de indicadores.
Referencias
V. MEJORA DE LA CALIDAD Y LIDERAZGO V -a- Mejora de la calidad Mejorar la calidad implica utilizar métodos apropiados para cerrar la brecha entre los niveles alcanzados y los niveles esperados de calidad definidos por estándares. Esta actividad de la gestión de calidad utiliza herramientas y principios para comprender y abordar las deficiencias del sistema, aumentar las fortalezas y mejorar los procesos de atención. Como vimos en el capítulo anterior, medir el desempeño es un paso muy importante. Si tomamos como referencia al ciclo de Shewhart, medir sería el tercer paso en el ciclo de calidad: Planificar – Ejecutar - Verificar – Actuar. Existe una gran variedad de abordajes para las mejoras de la calidad, dependiendo de la estructura y del problema en dónde se quieran aplicar estas mejoras. Desde la simple solución de problemas individuales, hasta la solución rápida de problemas en equipo, soluciones sistemáticas de problemas en equipo y rediseño y reestructuración de la organización. Algunas metodologías para la mejora calidad, como las propuestas por el Quality Assurance Project, incluyen:
V -b- Abordaje en cuatro pasos a la mejora en la calidad. La metodología de mejora en la calidad ha evolucionado a lo largo de los años. Los intentos iniciales en la mejora de la calidad asumieron que las mejora podrían ser rápidamente lograda a través de la incorporación de más cosas o cosas más nuevas, tales como nuevas máquinas, procedimientos, entrenamiento, o insumos. Se pensó que simplemente incorporando más recursos, o estructura, mejoraría la calidad. Las personas que han trabajado en calidad saben que el aumento de recursos no necesariamente debe conducir a mejoras en la calidad. Un hecho fundamental es que en muchos casos la calidad puede ser mejorada al desarrollar cambios en los sistemas de salud sin necesidad de incrementar recursos innecesarios. Mejorar los procesos de atención no sólo genera mejores resultados, sino que también reduce el costo a través de la eliminación del despilfarro, trabajo innecesario o repetición del mismo. La inspección de las actividades o procesos principales es un abordaje que los administradores han utilizado para identificar y resolver problemas. Este método implica un incremento del control sobre el personal y, a menudo, responsabilizado a las personas por los errores. Esta filosofía de mejorar la calidad mostró éxitos limitados porque no necesariamente identificó barreras para las mejoras o generó apoyo del personal, debido a que mostraron resistencia a ser evaluados. Por el contrario, los abordajes actuales a las mejoras en la calidad examinan cómo pueden ser cambiadas las actividades de tal forma que el personal pueda hacer mejor su trabajo. Por ejemplo, un bajo desempeño en un empleado puede originarse por la falta de suministros, procesos ineficientes, o la falta de entrenamiento o de conducción más que por el desempeño del trabajador en sí mismo. La filosofía compartida actualmente es que tanto los recursos como las actividades llevadas a cabo deben ser dirigidas en forma conjunta para asegurar la mejora de la calidad de atención. El Quality Assurance Project, por ejemplo, en base a sus experiencias adquiridas a lo largo de estos años, define a la mejora de la calidad en cuatro pasos principales.
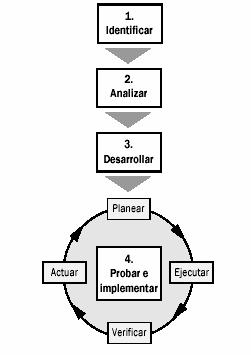
Primer Paso. Identificar: determinar qué mejorar Segundo Paso. Analizar: comprender el problema Tercer Paso. Desarrollar: establecer hipótesis acerca de qué cambios van a mejorar el problema y desarrollar soluciones estratégicas basadas en estos cambios. Cuarto Paso. Probar e implementar: probar la solución planteada. La mejora de la calidad no está limitada a llevar a cabo estos cuatro pasos, sino a poner énfasis en la búsqueda continua de cómo mejorar la calidad. Cuando se consiguen mejoras en la calidad, los equipos pueden continuar en la búsqueda de nuevas mejoras para el mismo problema u otros que hayan sido identificados. Primer Paso: Identificar. La meta del primer paso, identificar, consiste en determinar qué mejorar. Esto puede involucrar un problema que requiere una solución, una oportunidad para mejora que requiera definición, o un proceso o sistema que requiera ser mejorado. Entre los problemas o procesos que son comúnmente identificados puden mencionarse la baja cobertura, recomendaciones inadecuadas, falta de medicamentos, informes de laboratorio perdidos y tiempos de espera excesivos. Este primer paso requiere reconocimiento y oportunidad para la mejora y por consiguiente establecer una meta para mejorarlo. La mejora de calidad comienza por efectuar las siguientes preguntas: ¿Cuál es el problema? ¿Cómo sabe que es un problema? ¿Con qué frecuencia ocurre, desde cuando existe? ¿Cuáles son los efectos de este problema? ¿Cómo sabemos cuándo está resuelto? Segundo Paso: Analizar. Una vez que las áreas para mejora de calidad han sido identificadas, el segundo paso es analizar lo que se necesita saber o entender acerca de esta oportunidad antes de considerar los cambios. Los objetivos de los estadios de análisis pueden ser cualquier combinación de las siguientes:
Para alcanzar estos objetivos, este paso requiere el uso de datos existentes o la recolección de datos. El grado en el cuál los datos son requeridos depende del tipo de mejoras de la calidad elegido. Las técnicas que analizan problemas requieren clarificar procesos a través de diagramas de flujo o análisis de causa-efecto, revisar los datos existentes, y, cuando se requiera , recolectar datos adicionales. Tercer Paso: Desarrollar. El tercer paso, desarrollar, utiliza información obtenida en los pasos anteriores para explorar qué cambios producirían mejoras. Se formula una hipótesis acerca de cuáles cambios, intervenciones, o soluciones reducirían el problema, y, por lo tanto, mejorarían la calidad de atención. Se desarrolla, entonces, una estrategia de solución basada en esta hipótesis. Es importante recordar que en este punto la hipótesis es predominantemente teórica, en la medida en que no ha sido probada. Una hipótesis es una asunción tentativa hecha para medir sus consecuencias. Se basa en los conocimientos y creencia de las personas acerca de las causas probables y soluciones del problema. Cuarto Paso: Probar e implementar. Este paso, probar e implementar, está basado en los tres primeros. Una hipótesis se prueba para ver si la intervención propuesta o solución produce las mejoras esperadas. Debido a que las intervenciones que prueban ser efectivas pueden no arrojar resultados inmediatos, es importante dar un tiempo para que ocurra el cambio durante el proceso de prueba. El resultado de esta prueba determinará el paso siguiente. Determinar el paso siguiente después de la prueba de solución
V -c- El espectro de los abordajes a las mejoras de la calidadSolución individual del problema. La solución individual de problemas es el enfoque más simple de mejoramiento de la calidad. El enfoque se puede encontrar en el trabajo cotidiano cuando las personas identifican problemas aparentes, reconocen su capacidad de solucionarlos y se sienten con el poder para hacer los cambios necesarios. Lo más destacado de este enfoque es que se usa para abordar problemas que no son interdependientes con otras personas. Esto significa que una sola persona puede tomar e implementar las decisiones necesarias para enfrentar ese problema. La solución individual de problemas requiere poco tiempo y datos y es la menos compleja en términos metodológicos. Solución rápida de problemas en grupo. La solución rápida de problemas en grupo es un abordaje en el cual una serie de pequeños cambios progresivos se prueba –y posiblemente se implemente- en un sistema para mejorar la calidad. Este abordaje conlleva muchas pruebas de pequeños o medianos cambios individuales en sistemas similares. Al igual que la solución individual del problema, este abordaje puede ser utilizado en cualquier lugar, aunque generalmente requiere que los equipos tengan alguna experiencia en la solución de problemas y/o busquen un mentor para ayudar a implementar este abordaje rápidamente. Este abordaje a la mejora de calidad es menos riguroso en tiempo y recursos que los dos abordajes siguientes porque se basa mayormente en datos existentes y en la intuición del grupo, minimizando, por lo tanto, procedimientos prolongados de recolección de datos. La solución rápida de problemas en equipo puede incluir un análisis de las causas, pero implementado en una forma menos rigurosa que en la solución de problemas sistemática. Los grupos son generados ad hoc (en forma temporaria) y se disuelven una vez que se consigue el nivel deseado de mejora. Solución sistemática de problemas a través de equipos. Se usa a menudo para problemas complejos o recurrentes que requieren un análisis detallado; frecuentemente produce cambios significativos en los sistemas o procesos. Lo fundamental en este abordaje es un estudio detallado de las causas de los problemas para poder desarrollar soluciones de esta forma. Este análisis detallado generalmente involucra recolección de datos y, por lo tanto, a menudo requiere tiempo y recursos considerables. Mejoras en los procesos. El más complejo de los cuatro abordajes, la mejora en los procesos involucra un equipo permanente que continuamente recoge, monitorea y analiza datos para mejorar un procesos principal a lo largo del tiempo. Las mejoras en los procesos generalmente ocurren en organizaciones donde se designan recursos permanentes en la mejora de calidad. El equipo permanente puede usar alguno de los otros tres abordajes para la mejora de la calidad, por ejemplo, formar equipos ad hoc para resolver problemas específicos. La mejora en los procesos se usa a menudo para garantizar la calidad de servicios de cierta relevancia en instituciones de salud. Debido a que este abordaje es usado a menudo para responder a procesos centrales de un sistema, varios involucrados contribuyen a esta etapa del análisis. La tabla siguiente compara los cuatro abordajes en mejoras continuas.
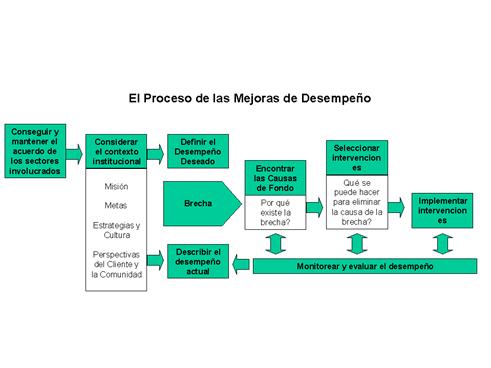
En suma, la experiencia en mejoras de la calidad se ha transformado en una metodología más simple, más robusta, y la aplicación de la metodología de mejoras de la calidad a un rango más amplio de establecimientos ha sido más clara. Los establecimientos incluyen tanto ambientes asistenciales como no asistenciales, y sus abordajes van desde solución individual del problema hasta mejoras del proceso por equipos permanentes. En todos estos abordajes, la metodología y los principios permanecen intactos, aunque sus métodos específicos pueden variar. V -d- Mejoras del desempeñoLa mejora en el desempeño (MD) es una metodología para mejorar la calidad institucional y el desempeño individual. La MD creció a través de la idea de que un desempeño pobre en la tarea rara vez se debe solamente a la falta de habilidades y conocimientos del que la realiza, sino generalmente a otros factores en el sistema. La sociedad internacional de mejoras del desempeño (International Society for Performance Improvement) la define como una serie de métodos y procedimientos, y una estrategia para solucionar problemas, como una forma de revelar oportunidades relacionadas al desempeño de las personas. En realidad es una combinación sistemática de tres procesos fundamentales: análisis del desempeño, análisis de las causas, y selección de la intervención. La MD se refiere al desempeño humano dentro de las organizaciones a nivel individual, de los procesos y de la organización. Utiliza un método sistemático que consta de cinco pasos.
La figura siguiente describe el proceso de mejoras del desempeño. Como se ilustra en el gráfico, la MD es un proceso sistemático que considera el contexto institucional, identifica brechas entre el desempeño encontrado y el esperado, determina sus causas de fondo, elige una o más soluciones destinadas a cerrar la brecha, y mide el cambio en el desempeño. La evaluación de necesidades de desempeño identifica el desempeño existente o competencia, comparando el estado deseado con el estado actual, y busca la causa de fondo que motiva el pobre desempeño. Los que implementan MD también identifican la necesidad de entrenamiento futuro cuando existan nuevas tareas, o se introduzcan equipamiento o técnicas, anticipando las futuras deficiencias a medida que las tareas cambian. El análisis de las causas de fondo asegura que las intervenciones recomendadas se basen en los datos y lo que realmente se necesita. A menudo, se implementa una combinación de intervenciones como parte de una solución comprensiva para dar respuesta a las deficiencias de múltiples factores. Las intervenciones en MD incluyen muchas de las mismas intervenciones utilizadas en actividades de mejoras de la calidad tales como: sistemas de información, ayudas laborales, apoyo en el desempeño, selección de personal, supervisión, sistemas de evaluación, mentores o entrenadores, documentación, formación de equipos, y entrenamiento y educación. V -e- El rol del liderazgoTal como ocurre desde equipos de fútbol hasta las grandes empresas, la importancia de un buen liderazgo resulta cada día más importante dentro de la actividad asistencial. Este rol principal dentro ha ido cobrando importancia gradualmente y, actualmente, ha sido reconocido como vital (NHS Executive, 1999) especialmente en el desarrollo de la calidad de atención. En el caso de la atención de la salud existe una distinción entre los directivos administrativos y el liderazgo clínico que puede existir en las personas de grupos profesionales, como médicos o enfermeras, que son la cara de la atención y a quienes los pacientes tienen más presente. Existe otro tipo de líder del que se piensa que es muy importante en términos de calidad, los “líderes de opinion” que han demostrado su influencia en los cambios inherentes a la atención basada en la evidencia (Thomson, Oxman y Haynes). Dentro del ambiente asistencial estas habilidades de liderazgo son muy valiosas en tanto estén alineadas con los propósitos de la organización como un todo. El liderazgo existe a todos los niveles dentro de una institución (Ilgen), y habitualmente incluye tareas de gestión. Sin embargo, la gestión ha sido vista como la búsqueda de un orden y estabilidad, mientras que el liderazgo se centra en el cambio adaptativo y constructivo. Los líderes son más proclives a producir y manejar períodos de estabilidad, a menudo mientras se planifican cambios futuros, lo que resulta clave en la implementación de guías clínicas. Como en toda actividad humana, el cuidado de la salud no escapa a los errores u omisiones. Un buen liderazgo puede ser juzgado también por la capacidad de demostrar que sus equipos detectan los errores y aprenden de ellos (Edmondson), más que simplemente registrar e informar el número de errores producidos. Es importante la convocatoria de los líderes a generar un ambiente de pensamiento creativo y que sean capaces de proveer al personal la mayor discreción y el control posible, características que demostraron ser capaces de reducir el stress en el personal (Payne, 1999) y crear un sentido de justicia en los mismos que conduzca a una mayor satisfacción con los líderes (Phillips, Douthitt y Hyland ). Un estudio (Firth-Cozens y Mowbray) ha demostrado que las capacidades de liderazgo pueden producir beneficios reales en el cuidado de los pacientes. También es importante resaltar que cualquier juicio acerca de un liderazgo debe ir más allá de la evaluación del desempeño y debe contemplar el bienestar del personal, las formas que el personal desarrolla sus fortalezas, y la forma en que los líderes pueden demostrar que son capaces de reconocer y aprender de los errores y falencias que forman parte de la atención médica. El liderazgo, tanto a nivel clínico como administrativo, resulta crítico para que el proceso de cambio siga su evolución sin fisuras y pueda alcanzar los objetivos propuestos. Sin este requisito indispensable, la experiencia de implementar una guía clínica, medir desempeño o intentar mejorar procesos, puede ser una actividad que impacte muy poco en la institución, más allá de los esfuerzos individuales que requieren estas tareas. Referencias
* También traducido en otros documentos como estamentos o recomendaciones (statements en el original) ** Por esta razón, el Programa Nacional de Garantía de Calidad de la Atención Médica sólo se refiere a normas cuando habla de la Organización y Funcionamiento de los Servicios, no así en los procesos asistenciales |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||