|
Salud
Dental
|
| "Guía clínica para la prescripción de antibióticos en odontología" |
| Terapia Antibiótica para Pacientes Ambulatorios (TAPA) |
|
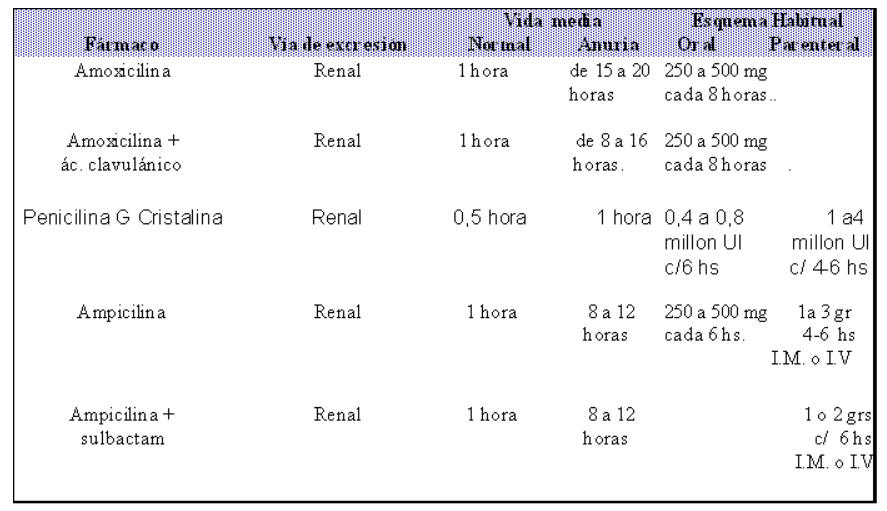
Fármacos de primera elección |
|
Normas de dosificación de penicilinas usadas en odontología (Adaptado de Bennett W.M. et al. Ann Iterm Med 1988;93:62. AMA Drug evaluations, 1990, sección 13, páginas 1.1-9:23 y Drug Information 93, American Formulary Service, 1993, páginas 33-520) |
|
|
|
Terapia antibiótica para pacientes ambulatorios (TAPA) |
|
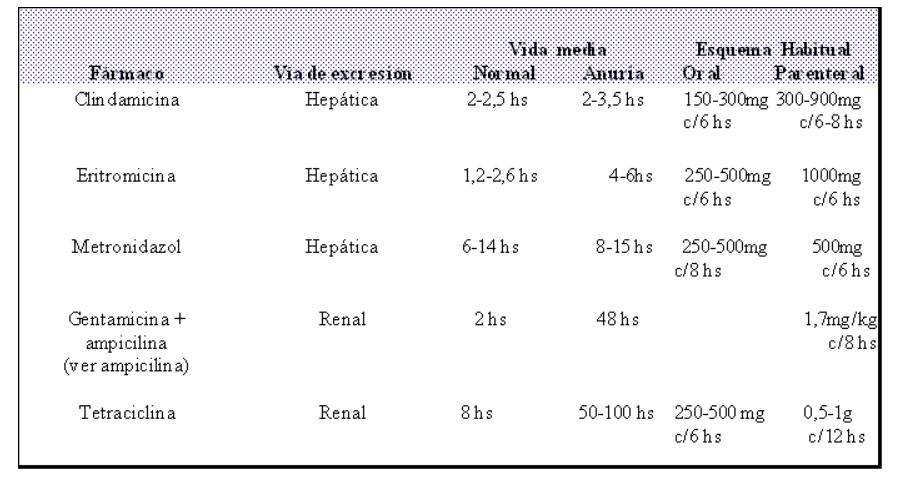
Fármacos alternativos. |
|
Normas de dosificación de otros antibióticos usados en odontología. |
|
(Adaptado de Bennett WM, et al. Ann Intern Med 1980;93:62. AMA Drug Evaluations, 1990, sección 13,página 1:1-9:23 y Drug Information 93, American Formulary Service, 1993, páginas. 33-520) |
|
|
|
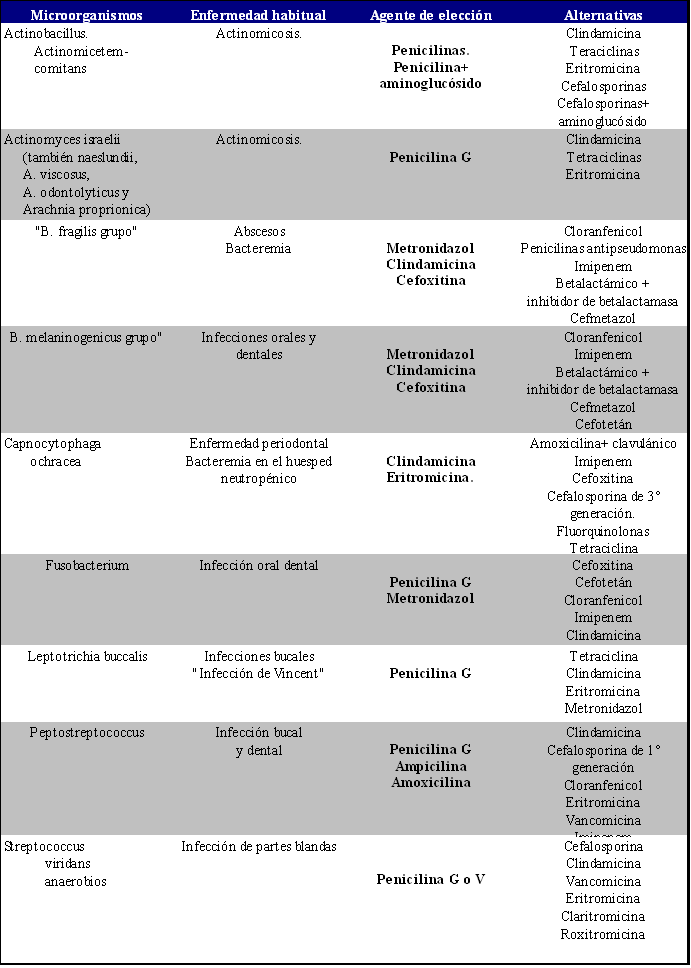
Terapéutica de elección y alternativas para patógenos orales específicos |
|
( Adaptado en parte de “The Medical Letter on Drugs and Therapeutics 1992; 34:49) |
|
|
| Acción terapéutica. Propiedades. Dosificación. Reacciones adversas. Precauciones y advertencias. Interacciones. Contraindicaciones. Sobredosificación. |
|
Amoxicilina + ácido clavulánico Acción terapéutica. Antibiótico betalactámico asociado a un inhibidor de las betalactamasas. Propiedades. La combinación de amoxicilina con clavulanato de potasio (sal del ácido clavulánico) permite el tratamiento de infecciones por bacterias que resisten a la amoxicilina por producir betalactamasas. La amoxicilina posee acción bactericida y su efecto depende de su capacidad para unirse a las proteínas que ligan penicilinas localizadas en las membranas citoplasmáticas bacterianas. Inhibe la división celular y el crecimiento, y produce lisis y elongación de las bacterias sensibles, en particular las que se dividen rápido, que son sensibles en mayor grado a la acción de las penicilinas. Se distribuye en la mayoría de los líquidos corporales y los huesos; la inflamación meníngea aumenta la cantidad de penicilina que atraviesa la barrera hematoencefálica.Su absorción oral es de 75% a 90% y no es afectada por los alimentos. Su unión a las proteínas es baja (20%), se metaboliza en el hígado aunque 50%-70% de fármaco inalterado se excreta por vía renal en las primeras seis horas (vida media 1,3 horas). El clavulanato de potasio inhibe en forma irreversible las betalactamasas. No posee actividad antibacteriana propia y se utiliza una relación clavulanato amoxicilina de 1:4. Se absorbe muy bien en el tracto gastrointestinal, se une poco a las proteínas (30%) y se excreta en las primeras seis horas 25% a 40% de la dosis en forma inalterada por el riñón (vida media una hora). Indicaciones. Infecciones por cepas bacterianas grampositivas o gramnegativas productoras de betalactamasas, en especial Haemophilus influenzae, Moraxella catarrhalis, Staphylococcus aureus, E. coli, especies de Klebsiella, especies de Enterobacter, Haemophilus ducreyi. Dosificación. La combinación amoxicilina/clavulanato 4:1 se puede ingerir con las comidas o no. Dosis oral para adultos (basada en el componente amoxicilina), 250mg a 500mg cada 8 horas. Dosis pediátrica (basada en el componente amoxicilina): 20mg a 40mg/kg/día, en dosis divididas cada 8 horas. Reacciones adversas. Cansancio o debilidad no habituales, rash cutáneo, urticaria, prurito o sibilancias. Manifestaciones digestivas: diarrea, vómitos, náuseas, dispepsia y dolor abdominal. Erupciones cutáneas, manifestaciones alérgicas, urticaria, eosinofilia, edema de Quincke, shock anafiláctico. Elevación de las transaminasas, trombocitopenia y leucopenia. Excepcionalmente, cefaleas y crisis convulsivas. Precauciones y advertencias. Se recomienda precaución en pacientes con antecedentes de anafilaxia frente a las penicilinas. Cualquier manifestación alérgica impone la inmediata detención del tratamiento. El uso de penicilinas en niños puede dar lugar a sensibilización, diarrea, candidiasis y rash cutáneo. Puede producir inflamación en la boca y glositis. Atraviesa la placenta, la inocuidad durante el embarazo no ha sido establecida; por ello, al no existir pruebas concluyentes, se recomienda no usar en mujeres embarazadas a menos que el beneficio para la madre supere el riesgo potencial para el feto. El amamantamiento se suspende. Interacciones. El uso simultáneo con alopurinol puede aumentar la incidencia de rash cutáneo, sobre todo en pacientes hiperuricémicos. Los siguientes fármacos bacteriostáticos pueden interferir con los efectos bactericidas de las penicilinas: cloranfenicol, eritromicina, sulfamidas o tetraciclinas. Puede disminuir el efecto de los anticonceptivos que contengan estrógenos. Contraindicaciones. Hipersensibilidad a los antibióticos betalactámicos. Se deberá evaluar la relación riesgo-beneficio en pacientes con antecedentes de alergia general (asma, eccema, urticaria), antecedentes de colitis ulcerosa, mononucleosis infecciosa o disfunción renal. Sobredosificación. La amoxicilina y el clavulanato pueden removerse de la circulación por hemodiálisis. Acción terapéutica. Inhibidor de las betalactamasas. Propiedades. El sulbactam es un inhibidor irreversible de las betalactamasas. No posee actividad antibacteriana propia y debe utilizarse en asociación con una betalactamina: ampicilina, amoxicilina, piperacilina, mezlocilina, cefoperazona, cefotaxima. Indicaciones. Son aquellas de las betalactaminas asociadas: infecciones de piel y faneras producidas por cepas de Staphylococcus aureus, Escherichia coli, Klebsiella, Proteus mirabilis, Bacteroides fragilis, Enterobacter y Acinetobacter calcoaceticus resistentes productoras de betalactamasas; infecciones intraabdominales producidas por Escherichia coli, Klebsiella, Bacteroides fragilis y Enterobacter resistentes productoras de betalactamasas; infecciones ginecológicas producidas por Escherichia coli y Bacteroides fragilis resistentes productoras de betalactamasas. Dosificación. Vía oral: adultos y niños mayores de 12 años, entre 250mg y 500mg cada 8 horas; niños menores de 12 años, 25mg a 50mg/kg/día, repartidos en 3 tomas. Vía IV o IM profunda: adultos y niños mayores de 12 años, entre 250mg y 500mg cada 8 horas; niños menores de 12 años, 125mg cada 8 horas. Reacciones adversas. Manifestaciones digestivas: diarreas, vómitos, náuseas, dispepsia y dolor abdominal. Erupciones cutáneas, manifestaciones alérgicas, urticaria, eosinofilia, edema de Quincke, excepcionalmente shock anafiláctico. Elevación de las transaminasas, trombocitopenia y leucopenia. Excepcionalmente, cefaleas y crisis convulsivas. Precauciones y advertencias. Cualquier manifestación alérgica impone la inmediata detención del tratamiento. La inocuidad durante el embarazo no ha sido aún establecida. Pasa en pequeñas cantidades a la leche materna. Contraindicaciones. Hipersensibilidad a los antibióticos del grupo de las betalactaminas. Acción terapéutica. Antibacteriano sistémico. Propiedades. Penicilina de acción bactericida. Su acción depende de su capacidad para alcanzar y unirse a las proteínas que ligan penicilinas (PBP-1 - PBP-3) localizadas en la membrana citoplasmática bacteriana. Inhibe la división y el crecimiento celular y con frecuencia produce lisis y elongación en las bacterias sensibles. Las bacterias que se dividen en forma rápida son las más sensibles a la acción de las penicilinas. Se absorbe por vía oral 35% a 50% y su unión a las proteínas es baja. Se metaboliza en el hígado 12% a 50% y se excreta por vía renal. Indicaciones. Gonorrea, meningitis meningocócica, fiebre paratifoidea, faringitis bacteriana, neumonía por Haemophilus influenzae, neumonia por Proteus mirabilis, septicemia bacteriana, infecciones de piel y tejidos blandos producidas por enterococos, Escherichia coli, Proteus mirabilis, Shigella, Salmonella thiphy y otras especies de Salmonella, Streptococcus, Staphylococcus, Neumococcus sensibles a la penicilina G. Dosificación. Vía oral, dosis para adultos: 250mg a 500mg cada 6 horas; Dosis pediátricas: lactantes y niños de hasta 20kg: 12,5mg a 25mg/kg cada 6 horas; niños con 20kg o más: ver dosis para adultos. Ampollas: dosis para adultos: IM o IV, 250mg a 500mg cada 6 horas. Septicemia: IM o IV, 1g a 2g cada 3 a 4 horas; Reacciones adversas. Cansancio o debilidad no habituales, rash cutáneo, urticaria, prurito o sibilancias (hipersensibilidad), diarrea leve, náuseas o vómitos. Precauciones y advertencias. Tratar de tomar con el estómago vacío, cumplir el ciclo del tratamiento sobre todo en infecciones por estreptococos (infecciones dentales). En los diabéticos pueden producirse reacciones de falso-positivo en las pruebas para determinación de glucosa en orina. Si bien atraviesa la placenta, no se han descripto problemas en seres humanos. Puede producir inflamación de la boca y glositis, y oscurecimiento o decoloración de la lengua. Interacciones. El uso simultáneo con alopurinol puede aumentar la posibilidad de rash cutáneo, sobre todo en pacientes hiperuricémicos. Es preferible no indicar terapéutica simultánea con fármacos bacteriostáticos (cloranfenicol, eritromicina, sulfamidas o tetraciclinas), ya que pueden interferir en el efecto de las penicilinas en los casos clínicos donde se necesite un efecto bactericida rápido. El uso simultáneo con anticonceptivos orales que contengan estrógenos puede disminuir su eficacia. El probenecid disminuye la secreción tubular renal de las penicilinas con prolongación de la vida media de eliminación y aumento del riesgo de toxicidad. Contraindicaciones. Deberá usarse con precaución en pacientes con antecedentes de alergia general (asma, eccema, urticaria, fiebre del heno), enfermedad gastrointestinal (colitis ulcerosa, enteritis regional o colitis asociada con antibióticos). Mononucleosis infecciosa. Disfunción renal. Acción terapéutica. Antibiótico. Propiedades. Antibiótico betalactámico, bactericida de espectro pequeño. Su mecanismo de acción, al igual que el de otras penicilinas, es la inhibición de la síntesis de la pared bacteriana con la consecuente lisis de la bacteria. Espectro útil: Streptococcus viridans, b-hemolítico y S. pneumoniae, Staphylococcus aureus no productor de penicilinasa, Neisseria meningitidis y N. gonorrhoeae, Clostridium, Actinomyces israeli, Treponema pallidum y Leptospira. La vida media es de 15 a 60 minutos; los niveles terapéuticos, en general, persisten de 2 a 4 horas. La penicilina en 90% se elimina por secreción tubular; en insuficiencia renal debe disminuirse la dosis o aumentar el intervalo entre dosis. Se elimina por diálisis. Indicaciones. Infecciones de piel, tracto respiratorio, tejidos blandos; septicemia, endocarditis, meningitis por gérmenes sensibles. Dosificación. Las dosis dependen de la indicación. Por lo general se usan entre 500.000UI cada 6 horas y 3.000.000UI cada 4 horas por vía intramuscular o intravenosa. Niños: 50.000UI/kg/día. Reacciones adversas. Reacciones alérgicas de distinto tipo generalizadas (shock anafiláctico, edema angioneurótico) y localizados: dermopatías, nefritis intersticial. Existe hipersensibilidad cruzada con otros betalactámicos, granulocitopenia. Anemia hemolítica. Precauciones y advertencias. Las dosis masivas de sodio pueden causar hipernatremia. Si la función renal es insuficiente las dosis elevadas pueden causar irritación meníngea y convulsiones. Deben investigarse antecedentes alérgicos del paciente antes de indicar la penicilina. Interacciones. El probenecid disminuye la excreción renal de penicilina y alarga su vida media. Contraindicaciones. Alergia a las penicilinas (salvo desensibilización previa). Pacientes tratados con metotrexato (salvo monitoreo de los niveles séricos del metotrexato). Acción terapéutica. Antibiótico + inhibidor de las betalactamasas. Propiedades. Es una combinación antibacteriana inyectable del antibiótico semisintético piperacilina sódica y el inhibidor de betalactamasas tazobactam sódico, para administración intramuscular e intravenosa. La piperacilina sódica deriva de la D(-)-a-aminobencilpenicilina. El tazobactam sódico es un derivado del núcleo de penicilina y químicamente es una sulfona del ácido triazolilmetilpenicilánico. La piperacilina, una penicilina semisintética de espectro amplio, activa contra muchas bacterias aerobias y anaerobias grampositivas y gramnegativas, ejerce actividad bactericida por inhibición de la síntesis de la pared y el tabique celular. El tazobactam inhibe varias betalactamasas, incluidas las enzimas mediadas por plásmidos y cromosomas que comúnmente causan resistencia a penicilinas y cefalosporinas. De tal manera, la combinación piperacilina + tazobactam es altamente efectiva contra microorganismos sensibles a la piperacilina, así como frente a microorganismos productores de betalactamasas resistentes a piperacilina. La combinación es bien absorbida cuando se administra por vía intramuscular con biodisponibilidad absoluta del 71% para piperacilina y 83% para tazobactam. Las concentraciones máximas de piperacilina y tazobactam en plasma se obtienen inmediatamente al término de una inyección o infusión intravenosa y, en el caso de la inyección intramuscular, al cabo de 40 a 50 minutos. Cuando se administra piperacilina con tazobactam, las concentraciones plasmáticas de piperacilina son similares a las que se obtienen cuando se administran dosis equivalentes de piperacilina sola. En sujetos sanos la vida media de eliminación plasmática de piperacilina varía desde 0,7 a 1,2 horas, después de administrarse dosis única o múltiple. Estas vidas medias no se afectan por la dosis o la duración de la infusión. La combinación se fija a las proteínas plasmáticas a concentraciones de hasta 100 mg/ml, en proporción de 21% y 23%, respectivamente. La combinación se distribuye ampliamente en tejidos y humores, incluso en la mucosa intestinal, vesícula biliar, pulmones y bilis.La piperacilina y el tazobactam se eliminan por el riñón, vía filtrado glomerular y secreción activa. La piperacilina se excreta con rapidez en forma de droga inalterada, con 69% de la dosis presente en la orina, también se elimina en la bilis. El tazobactam y su metabolito se eliminan principalmente por vía renal, con 80% de la dosis en forma de droga inalterada y el resto en forma de metabolito. Indicaciones. Son aquellas propias de la piperacilina más aquellas asociadas a infecciones por gérmenes productores de betalactamasas: infecciones de piel y faneras producidas por cepas de Staphylococcus aureus, Escherichia coli, Klebsiella, Proteus mirabilis, Bacteroides fragilis, Enterobacter y Acinetobacter calcoaceticus resistentes productoras de betalactamasas; infecciones intraabdominales producidas por Escherichia coli, Klebsiella, Bacteroides fragilis y Enterobacter resistentes productoras de betalactamasas; infecciones ginecológicas producidas por Escherichia coli y Bacteroides fragilis resistentes productoras de betalactamasas. Dosificación. Puede administrarse por inyección intravenosa lenta, por infusión (20 a 30 minutos) o por inyección intramuscular. Adultos y adolescentes mayores de 12 años: 4,5g de la droga administrados cada ocho horas. En infecciones agudas, el tratamiento se extiende por un período mínimo de cinco días y continúa por cuarenta y ocho horas después de la resolución de los síntomas clínicos o fiebre. Para uso intravenoso: la solución reconstituida puede diluirse más hasta el volumen deseado (p. ej., 50ml o 100ml) con uno de los diluyentes para reconstitución o con dextrosa a 5% en agua, (dextrosa a 5% y cloruro de sodio a 0,9%). Para uso intramuscular: 2,25g de la combinación se reconstituyen con 4ml de clorhidrato de lidocaína a 0,5% (sin adrenalina) o con agua estéril para inyección. No exceder la cantidad de 2,25g de piperacilina + tazobactam por cada sitio de inyección. Precauciones y advertencias. Evaluación periódica de las funciones orgánicas, que incluyen el aparato renal y los sistemas hepático y hematopoyético, durante la terapéutica prolongada. Si ocurriere manifestación hemorrágica debe suspenderse el antibiótico e instituirse terapéutica apropiada. En pacientes con reservas bajas de potasio deben efectuarse determinaciones periódicas de electrólitos y debe tenerse en cuenta la posibilidad de hipopotasemia en pacientes que poseen reserva potencialmente baja de potasio y que están recibiendo terapéutica citotóxica o diuréticos. Interacciones. La administración conjunta de probenecid y piperacilina + tazobactam produce semivida más larga y eliminación renal más baja tanto para la piperacilina como para el tazobactam. Si se usa piperacilina + tazobactam juntamente con otro antibiótico, en especial un aminoglucósido, no deben mezclarse las drogas en soluciones intravenosas o administrarse en forma conjunta debido a incompatibilidad física. Durante la administración simultánea de altas dosis de heparina, anticoagulantes orales y otras drogas que puedan afectar el sistema de coagulación sanguínea o la función plaquetaria o ambas, deben determinarse con más frecuencia los parámetros de coagulación y verificarlos con regularidad. Contraindicaciones. Su uso está contraindicado en pacientes con antecedentes de reacciones alérgicas a cualquiera de las penicilinas, cefalosporinas e inhibidores de las betalactamasas. Ticarcilina + ácido clavulánico Acción terapéutica. Antibiótico. Propiedades. Es una penicilina semisintética perteneciente a las carboxipenicilinas (carbenicilina) y, como todos estos antibióticos betalactámicos, desarrolla una actividad bactericida sobre numerosos microorganismos grampositivos y gramnegativos destruyendo la pared celular bacteriana al interferir en la biosíntesis de los mucopéptidos parietales. Posee un espectro antimicrobiano preferencial sobre las cepas gramnegativas, incluidas especialmente Pseudomona aeruginosa y enterobacterias. Su estructura química es ácido-lábil, por ello no es activa por boca, sino exclusivamente por vía parenteral, IM o IV, a partir de la cual se absorbe fácilmente y alcanza concentraciones inhibitorias en plasma y tejidos. Su vida media es de 70 minutos, su ligadura proteica 45% y su potencia antibacteriana es 2 a 4 veces superior a la carbenicilina, de allí que su dosis sea menor.Se elimina por filtración glomerular y tubular en altas concentraciones. Su perfil farmacocinético es similar a su predecesora, la carbenicilina. La ticarcilina es sensible a la inactivación por las beta lactamasas bacterianas, por ello se la asocia con el clavulanato de potasio que es un inhibidor suicida de estas enzimas hidrolíticas inactivadoras. Indicaciones. Sepsis por gérmenes gramnegativos (E. coli, P. aeruginosa, Proteus indol positivo), piocianosis, infecciones hospitalarias o posoperatorias, sepsis en quemados graves; infecciones broncopulmonares, urinarias, ginecológicas y obstétricas; septicemias, endocarditis, meningitis. Dosificación. La dosis recomendada para sepsis severas es de 200-300mg/kg/día por perfusión intravenosa cada 4-6 horas. En infecciones urinarias debidas a los elevados niveles alcanzados en orina la dosis es menor: 1 gramo cada 6 horas. De la asociación (ticarcilina/clavulanato) se usan 3,1g (3g de ticarcilina + 100mg de clavulanato) cada 6 horas. En pediatría la dosis media es 200-300mg/kg/día; se destaca que en recién nacidos o prematuros se usan 50-75mg/kg cada 8 horas. Siempre se aconseja su empleo combinado con aminoglucósidos. En la perfusión no se deben usar soluciones con bicarbonato de sodio. Reacciones adversas. Se han señalado dolor e inflamación en la zona de aplicación IM o IV. Ocasionalmente cefaleas, artromialgias, fiebre, hiperirritabilidad neuromuscular, vómitos, náuseas, diarreas, colitis seudomembranosa, leucopenia, neutropenia, eosinofilia, prolongación del tiempo de protrombina y de sangría. Elevación de las enzimas hepáticas (TGO, TGP, FA) y de la bilirrubina, de la urea y de la creatinina sérica. Hipernatremia, hipopotasemia e hipouricemia. Alteraciones del gusto y del olfato. Raramente, como ocurre con otras penicilinas, hepatitis e ictericia colestática transitoria. La ticarcilina puede ser removida de la sangre por hemodiálisis. Precauciones y advertencias. Los antibióticos carboxipenicilínicos aportan sodio en alto grado (4-5mEq por gramo), de allí que en sujetos con retención hidrosalina, hipertensos o con insuficiencia cardíaca se deberá realizar un cuidadoso seguimiento. En presencia de insuficiencia renal se deben reducir las dosis. Interacciones. El agregado de probenecid puede elevar los niveles del antibiótico. El agregado de inhibidores de las beta lactamasas (ácido clavulánico) aumenta su espectro antimicrobiano. Contraindicaciones. Pacientes con hipersensibilidad conocida a los derivados betalactámicos. Insuficiencia renal grave. Acción terapéutica. Antibiótico. Propiedades. Es un antibiótico macrólido bacteriostático, producido por una cepa de Streptomyces erythreus; sin embargo, puede ser bactericida a concentraciones elevadas o cuando se utiliza contra organismos altamente sensibles. Se piensa que penetra en la membrana de la célula bacteriana y se une en forma reversible a la subunidad 50 S de los ribosomas bacterianos o cerca de "P" o lugar donador, de forma que se bloquea la unión del tRNA (RNA de transferencia) al lugar donador. Se evita la translocación de péptidos de "A" o lugar aceptor a "P" o lugar donador, por consiguiente se inhibe la síntesis de proteínas. La eritromicina sólo es eficaz frente a organismos que se dividen en forma activa. Administrada por vía oral se absorbe con facilidad y rápidamente se metaboliza en el hígado en forma parcial a metabolitos inactivos y puede acumularse en pacientes con enfermedad hepática grave. Etilsuccinato de eritromicina, se hidroliza a fármaco libre en el tracto gastrointestinal y en la sangre. Estolato de eritromicina: se disocia en el éster propanoato en el tracto gastrointestinal, se absorbe y más tarde se hidroliza parcialmente a fármaco libre en la sangre. Estearato de eritromicina: se disocia al fármaco libre en el tracto gastrointestinal. Su unión a las proteínas es alta, obteniéndose la máxima concentración plasmática en 1 a 4 horas. Se elimina por vía hepática (por la concentración en el hígado y la excreción en la bilis). Vía renal (por filtración glomerular) de 2% a 5%. Se excreta inalterado después de la administración oral; de 10% a 15% se excreta inalterado después de la administración intravenosa. Indicaciones. Gonorrea producida por Neisseria gonorrhoeae, neumonía por Mycoplasma pneumoniae, fiebre reumática, infecciones de piel y tejidos blandos producidas por S. epidermidis y Staphylococcus aureus, uretritis no gonocócica, difteria producida por Corynebacterium diphteriae, endocarditis bacteriana en pacientes alérgicos a la penicilina, faringitis bacteriana por Streptococcus epidermidis. Infecciones producidas por Chlamydia trachomatis: conjuntivitis del recién nacido, neumonía de la infancia, infecciones urogenitales durante el embarazo. Dosificación. Adultos: la dosis usual es de 250mg cada 6 horas, que puede incrementarse hasta 4g o más al día, de acuerdo con la gravedad de la infección. Dosis usual en pediatría: 15 a 50mg/kg/día en dosis divididas (cada 12 horas); en infecciones más graves se puede duplicar la dosis. Tanto en adultos como en niños se puede administrar la mitad de la dosis total diaria cada 12 horas. En infecciones estreptocócicas la dosis usual es de 20 a 50mg/kg/día en dosis fraccionadas. El tratamiento de infecciones por estreptococos betahemolíticos del grupo A debe realizarse durante 10 días. En la conjuntivitis del recién nacido por C. trachomatis el tratamiento es con suspensión de eritromicina oral, en dosis de 50mg/kg/día divididos en cuatro tomas durante al menos dos semanas. Infecciones urogenitales durante el embarazo: dosis sugerida de 500mg por vía oral, cuatro veces al día durante 7 días por lo menos; de no tolerar este tratamiento se podrá indicar 250mg cuatro veces al día durante 14 días. Reacciones adversas. Las reacciones más frecuentes son gastrointestinales: malestar y dolor cólico abdominal. Las náuseas, vómitos y diarreas se presentan con poca frecuencia con las dosis orales habituales. En tratamientos prolongados o repetidos puede existir la posibilidad de proliferación excesiva de bacterias y hongos no sensibles. En este caso la droga debe ser suspendida y establecerse el tratamiento apropiado. Se han presentado reacciones alérgicas leves como urticarias y rash cutáneo. En algunos casos se informaron pérdidas reversibles de la audición, sobre todo en pacientes con insuficiencia renal o en aquellos que recibían altas dosis de eritromicina. Precauciones y advertencias. Debe evitarse la prescripción de eritromicina en pacientes con enfermedad hepática preexistente. En caso de colitis seudomembranosa, cuya intensidad puede variar de leve a grave, deberá suspenderse de inmediato el tratamiento. Pueden aparecer valores anormales de la función hepática, eosinofilia periférica y leucocitosis, en estos casos también deberá suspenderse el tratamiento. Interacciones. En pacientes que están recibiendo altas dosis de teofilina, al administrar eritromicina pueden aumentar los niveles séricos de teofilina y la posibilidad de que ésta produzca toxicidad. En estos casos debe disminuirse la dosis de teofilina. Puede haber una inhibición competitiva entre eritromicina, clindamicina, lincomicina y cloramfenicol ya que compiten por los mismos receptores celulares. Puede aumentar el tiempo de protrombina al administrarse con anticoagulantes orales. La administración conjunta de eritromicina con carbamazepina o digoxina produce una elevación de los niveles plasmáticos de estas drogas, lo que en algunos pacientes ocasiona toxicidad de la carbamazepina o digoxina. En algunos casos se observan reacciones isquémicas cuando se administra con ergotamina o fármacos que la contengan. Aumenta las concentraciones séricas de ciclosporina lo que acrecienta el riesgo de nefrotoxicidad. Contraindicaciones. Pacientes con hipersensibilidad conocida al antibiótico. Deberá evaluarse el riesgo-beneficio en pacientes con disfunción hepática o pérdida de audición. Acción terapéutica. Antibacteriano. Propiedades. Las tetraciclinas son bacteriostáticos de espectro amplio que actúan por inhibición de la síntesis de proteínas, bloqueando la unión de tRNA (RNA de transferencia) al complejo ribosómico de mRNA (RNA mensajero). La unión reversible se produce en la subunidad ribosómica 30 S de los organismos sensibles. No inhiben la síntesis de la pared celular bacteriana. Se absorben por vía oral entre 75% y 77% de la dosis. Se distribuyen con facilidad en la mayoría de los líquidos del organismo, incluidos bilis y líquidos sinovial, ascítico y pleural. Tienden a localizarse en hueso, hígado, bazo, tumores y dientes. También atraviesan la placenta. La vida media normal es de 6 a 11 horas y pueden necesitarse de 2 a 3 días para alcanzar concentraciones terapéuticas de tetraciclinas. Se eliminan en forma inalterada por vía renal, fecal y también se excretan en la leche materna. Su unión a las proteínas es baja a moderada. Indicaciones. Actinomicosis, infecciones del tracto genitourinario causadas por N. gonorrhoeae, faringitis, neumonía, otitis media aguda y sinusitis causada por H. influenzae; infecciones de piel y tejidos blandos causadas por S. aureus, sífilis, uretritis no gonocócica, infecciones del tracto urinario causadas por Klebsiella y Escherichia coli. Se lo utiliza durante el tratamiento periodontal (raspado y alisado radicular) del paciente adulto, y también en la periodontitis juvenil o de rápida destrucción ósea. Dosificación. Suspensión oral para adultos: 250mg a 500mg cada 6 horas o 500mg a 1g cada 12 horas. Ampollas: IM: 100mg cada 8 horas, 150mg cada 12 horas o 250mg una vez al día; dosis máxima: hasta 1g/día; niños mayores de 8 años: 5mg a 8,3mg/kg cada 8 horas o 7,5mg a 12,5mg/kg cada 12 horas. Dosis máxima: hasta 250mg IV: 250mg a 500mg cada 12 horas; dosis máxima: hasta 2g/día; niños mayores de 8 años: 5mg a 10mg/kg cada 12 horas. Reacciones adversas. Decoloración permanente de los dientes en lactantes o niños, calambres con gastritis, decoloración u oscurecimiento de la lengua, diarrea, aumento de la fotosensibilidad cutánea, inflamación de boca o lengua, náuseas o vómitos. Precauciones y advertencias. Las tetraciclinas atraviesan la placenta; y no se recomienda su uso durante la segunda mitad del embarazo, ya que causan decoloración permanente de los dientes, hipoplasia del esmalte, e inhibición del crecimiento óseo en el feto. No se recomienda su uso durante el período de lactancia debido a las reacciones adversas que puede producir en el lactante por excretarse en la leche materna. Las tetraciclinas sistémicas también pueden contribuir al desarrollo de candidiasis oral. Interacciones. El uso simultáneo con antiácidos puede producir una disminución de la absorción de las tetraciclinas orales. La asociación con metoxifluorano puede aumentar el potencial de nefrotoxicidad. No se recomienda el uso combinado con penicilina, ya que los agentes bacteriostáticos pueden interferir con el efecto bactericida de las penicilinas. El uso simultáneo con bicarbonato de sodio puede producir una disminución de la absorción de las tetraciclinas orales. Contraindicaciones. Embarazo, lactancia, niños menores de 11 años. La relación riesgo-beneficio deberá evaluarse en presencia de diabetes insípida, disfunción hepática y disfunción renal. Acción terapéutica. Antibiótico. Propiedades. Antibiótico sistémico. Su mecanismo de acción se ejerce mediante la inhibición de la síntesis proteica en bacterias sensibles; se une a las subunidades 50 S de los ribosomas bacterianos y evita la formación de las uniones peptídicas. Por lo general se la considera bacteriostática, pero puede ser bactericida cuando se usa en concentraciones elevadas o frente a organismos altamente sensibles. Se absorbe con rapidez en el tracto gastrointestinal y no se inactiva en el jugo gástrico. Los alimentos no afectan su absorción. Se distribuye ampliamente y con rapidez en la mayoría de los líquidos y tejidos, excepto en el líquido cefalorraquídeo; alcanza concentraciones elevadas en hueso, bilis y orina. Atraviesa con facilidad la placenta. Su unión a las proteínas es muy elevada. Se metaboliza en el hígado y algunos metabolitos pueden tener actividad antibacteriana. En los niños aumenta la velocidad del metabolismo. Se elimina por vía renal, biliar e intestinal. Se excreta en la leche materna. Indicaciones. Tratamiento de infecciones óseas por estafilococos; infecciones genitourinarias, gastrointestinales y neumonías por anaerobios; septicemias por anaerobios, estafilococos y estreptococos; infecciones de piel y tejidos blandos por gérmenes susceptibles. Dosificación. Tomas de 600mg a 900mg cada 6 a 8 horas. Reacciones adversas. Náuseas, vómitos, colitis seudomembranosa, hipersensibilidad, bloqueo neuromuscular, aumento reversible de las transaminasas hepáticas, trombocitopenia y granulocitopenia. Precauciones y advertencias. Debe administrarse con cuidado en pacientes con enfermedad gastrointestinal, especialmente colitis ulcerosa, enteritis regional o colitis asociada con antibióticos (puede producir colitis seudomembranosa), y en presencia de disfunción hepática y disfunción renal severa. Se debe utilizar con precaución en lactantes menores de un mes y en pacientes atópicos con asma y alergia. Puede existir sensibilidad asociada con otras lincomicinas. Interacciones. Se debe controlar con cuidado al paciente cuando se usa simultáneamente clindamicina con anestésicos hidrocarbonados por inhalación o bloqueantes neuromusculares, ya que se puede potenciar el bloqueo neuromuscular, ocasionar debilidad del músculo esquelético y depresión o parálisis respiratoria. La administración junto con antidiarreicos adsorbentes puede disminuir de forma significativa la absorción de clindamicina por vía oral. El cloranfenicol y la eritromicina pueden desplazar a la clindamicina de su unión a las subunidades 50 S de los ribosomas bacterianos o impedir esa unión y antagonizar de esta manera sus efectos. In vitro es físicamente incompatible con la ampicilina, la fenitoína, los barbitúricos, la aminofilina y el gluconato de calcio y magnesio. Contraindicaciones. Hipersensibilidad a las lincosaminas. Acción terapéutica. Antibacteriano, antiparasitario, antihelmíntico. Propiedades. De origen sintético, pertenece al grupo de los nitroimidazoles, activo contra la mayoría de las bacterias anaerobias obligadas y protozoos, mediante la reducción química intracelular que se lleva a cabo por mecanismos únicos del metabolismo anaerobiótico. El metronidazol reducido, que es citotóxico pero de vida corta, interactúa con el DNA y produce una pérdida de la estructura helicoidal, rotura de la cadena e inhibición resultante de la síntesis de ácidos nucleicos y muerte celular. Se absorbe bien por vía oral, atraviesa la placenta y la barrera hematoencefálica. Su unión a las proteínas es baja, se metaboliza en el hígado por oxidación de la cadena lateral y conjugación con glucurónico del 2-hidroximetil (también activo) y otros metabolitos. Las concentraciones séricas máximas que siguen a una dosis oral de 250mg, 500mg y 2g son 6, 12 y 40mg por ml, respectivamente. Se elimina por vía renal 60 a 80%. De esta cantidad 20% se excreta inalterado por orina; 6 a 15% se elimina en las heces, encontrándose metabolitos inactivos. También se excreta en la leche materna. Indicaciones. Profilaxis de infecciones perioperatorias y tratamiento de infecciones bacterianas por anaerobios.Infección dental severa asociado a penicilina o amoxicilina. Amebiasis y tricomoniasis. Vaginitis por Gardnerella vaginalis, giardiasis y algunas infecciones por protozoos, anaerobios, enfermedad intestinal inflamatoria, helmintiasis. Dosificación. Los pacientes con disfunción hepática severa metabolizan el metronidazol lentamente. La forma oral se puede ingerir con alimentos para disminuir la irritación gastrointestinal. En el caso de tricomoniasis la pareja sexual realizará la terapéutica en forma simultánea. El metronidazol parenteral sólo se administrará por infusión IV continua e intermitente durante un período de una hora. Infecciones por anaerobios: 7,5mg/kg/6 horas, durante 7 días o más. Dosis máxima: 1g/kg. Vaginitis, colitis seudomembranosa, enfermedad inflamatoria del intestino: 500mg cada 6 horas. Antiprotozoo: amebiasis 500 a 750mg tres veces al día, durante 5 a 10 días. Giardiasis: 2g, 1 vez al día durante 3 días o 250 a 500mg 3 veces al día durante 5 a 7 días. Tricomoniasis: 2g como dosis única, 1g, 2 veces al día durante un día o 250mg tres veces al día durante siete días. Dosis máxima adultos: 4g diarios.Dosis pediátricas usuales: como antibacteriano no se ha establecido la dosificación. Antiprotozoo: amebiasis: 11,6 a 16,7mg/kg, tres veces al día, durante diez días. Giardiasis: 5mg/kg tres veces al día durante 5 a 7 días. Tricomoniasis: 5mg/kg tres veces al día durante 7 días. Forma inyectable: infecciones por anaerobios: iniciar con 15mg/kg, luego 7,5mg/kg hasta un máximo de 1g cada 6 horas durante 7 días o más. Amebiasis: 500 a 750mg cada 8 horas durante 5 a 10 días. En niños no se ha establecido la dosificación. Reacciones adversas. Son de incidencia más frecuente, entumecimiento, dolor o debilidad en manos y pies, sobre todo con dosis elevadas o uso prolongado. Rash cutáneo, urticaria, prurito (por hipersensibilidad). Sobre el SNC: torpeza o inestabilidad, crisis convulsivas (con dosis elevadas). Requerirán atención médica de persistir: diarreas, mareos, náuseas, vómitos, anorexia. Precauciones y advertencias. El metronidazol atraviesa la placenta y penetra rápidamente en la circulación fetal, y aunque se demostró que no produce defectos en el feto no se recomienda su uso en el primer trimestre del embarazo. Tampoco se debe usar el ciclo de terapéuticas de un día, ya que produce concentraciones séricas fetales y maternas más altas. No se recomienda su uso en el período de lactancia porque puede producir efectos adversos en el lactante. En caso de ser necesario el tratamiento con metronidazol, la leche materna debe ser extraída y desechada, reanudando la lactancia 24 a 48 horas después de completar el tratamiento. La sequedad de boca que produce puede contribuir al desarrollo de caries, candidiasis oral y malestar. Interacciones. No se recomienda el uso simultáneo con alcohol, porque puede producir acumulación de acetaldehído por interferencia con la oxidación del alcohol y dar lugar a calambres abdominales, náuseas, vómitos y cefaleas. Los anticoagulantes potenciarían su efecto al igual que el metronidazol, debido a la inhibición del metabolismo enzimático de los anticoagulantes. El uso simultáneo con disulfiram debe evitarse porque puede producir confusión y reacciones psicóticas. Contraindicaciones. Deberá evaluarse la relación riesgo-beneficio en enfermedades orgánicas activas del SNC, incluyendo epilepsia, discrasias sanguíneas, disfunción cardíaca o hepática severa. Acción terapéutica. Antibiótico sistémico, tópico y oftálmico. Propiedades. Pertenece al grupo de los aminoglucósidos. Estos son transportados en foma activa a través de la pared bacteriana, se unen irreversiblemente a una o más proteínas receptoras específicas de la subunidad 30 S de los ribosomas bacterianos e interfieren con el complejo de iniciación entre el RNA mensajero y la subunidad 30 S. El RNA puede leerse en forma errónea, lo que da lugar a la síntesis de proteínas no funcionales, los polirribosomas se separan y no son capaces de sintetizar proteínas. Los aminoglucósidos son antibióticos bactericidas. La gentamicina se absorbe totalmente después de su administración por vía intramuscular, en cambio, por vía oral su absorción es escasa. Por vía local tópica se pueden absorber cantidades significativas en la superficie corporal. Se distribuye principalmente en el líquido extracelular con acumulación en las células de la corteza renal. Atraviesa la placenta. Las concentraciones en orina son altas, pueden superar los 100mg/ml. No se metaboliza. Indicaciones. Por vía sistémica para el tratamiento de infecciones óseas, infecciones en quemaduras, meningitis, otitis media aguda, otitis media crónica supurada, neumonía, septicemia, sinusitis, infecciones de piel y tejidos blandos e infecciones urinarias producidas por Pseudomonas, Proteus, Escherichia coli, Klebsiella, Enterobacter, Serratia, Citrobacter y Staphylococcus (coagulasa positivos y negativos), tratamiento de la endocarditis bacteriana e infecciones dentales administrar simultáneamente con una penicilina. Dosificación. Administración parenteral: dosis usual para adultos: (intramuscular o por infusión intravenosa) 1mg a 1,7mg/kg cada 8 horas; dosis pediátricas usuales: nacidos pretérmino y neonatos de hasta 1 semana: 2,5mg/kg cada 12 horas durante 7 a 10 días; neonatos mayores y lactantes: 2,5mg/kg cada 8 horas; niños: de 2mg a 2,5mg/kg cada 8 horas. En pacientes con insuficiencia renal la dosis debe ser modificada de acuerdo con los valores del clearance de creatinina. Reacciones adversas. Vía parenteral: ototoxicidad (pérdida de audición, sensación de taponamiento en los oídos), ototoxicidad vestibular (inestabilidad, mareos); nefrotoxicidad (hematuria, aumento o disminución del volumen de orina); neurotoxicidad; náuseas y vómitos. Vías oftálmica y tópica: prurito, enrojecimiento, edema u otros signos de irritación. Precauciones y advertencias. Atraviesa la placenta y puede ser nefrotóxica para el feto. Debe utilizarse con precaución en prematuros y neonatos debido a su inmadurez renal. En pacientes con deshidratación o disfunción renal aumenta significativamente el riesgo de toxicidad debido a las elevadas concentraciones séricas. La gentamicina puede producir bloqueo neuromuscular, se debe administrar con cuidado en pacientes con miastenia gravis o parkinsonismo. En general, es aconsejable hacer audiogramas, determinaciones de la función renal y vestibular durante el tratamiento con este antibiótico. Interacciones. El uso simultáneo con amfotericina-B parenteral, bacitracina parenteral, cefalotina, ciclosporina, ácido etacrínico parenteral, furosemida parenteral, estreptomicina o vancomicina puede aumentar la capacidad para producir ototoxicidad o nefrotoxicidad. La administración junto con anestésicos por inhalación o bloqueantes neuromusculares puede potenciar el bloqueo neuromuscular. Se debe evitar el uso simultáneo o secuencial con metoxifluorano o polimixinas parenterales, ya que puede aumentar el riesgo de nefrotoxicidad y de bloqueo neuromuscular. No se deben administrar al mismo tiempo dos o más aminoglucósidos o un aminoglucósido con capreomicina por la mayor posibilidad de producir ototoxicidad y nefrotoxicidad. Contraindicaciones. Insuficiencia renal. |
|
Bibliografía consultada: P.R. Vademecum. Cd-Rom Argentina 1998. l |