| |
|
 |
Sistema Internacional para la Detección y Evaluación de
Caries (ICDAS) |
|
|
El diagnóstico clínico enfocado con criterio preventivo trata de
establecer el umbral clínico de la enfermedad. El primer indicador de
caries
de
esmalte
es la mancha blanca / marrón (1,2)
|
Mancha Blanca/Marrón |
|
|
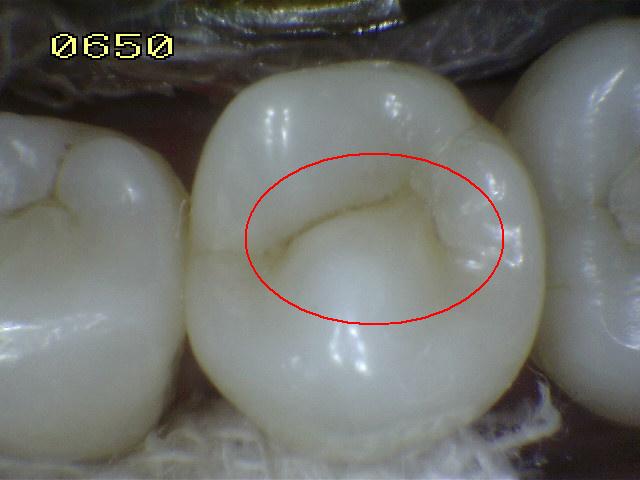
En la imagen izquierda superior
se muestra en color rojo las áreas de estancamiento de la placa
bacteriana en las superficies oclusales, espacios interproximales y los cuellos dentarios. Si la placa
no es
eliminada períodicamente las posibilidad de una lesión cariosa
es alta.
El comienzo de esta lesión es conocida como
"Mancha blanca / marróno Caries Inicial". Si el proceso no se detiene, se
produce una perdida de integridad superficial y/o cavidad en el esmalte.
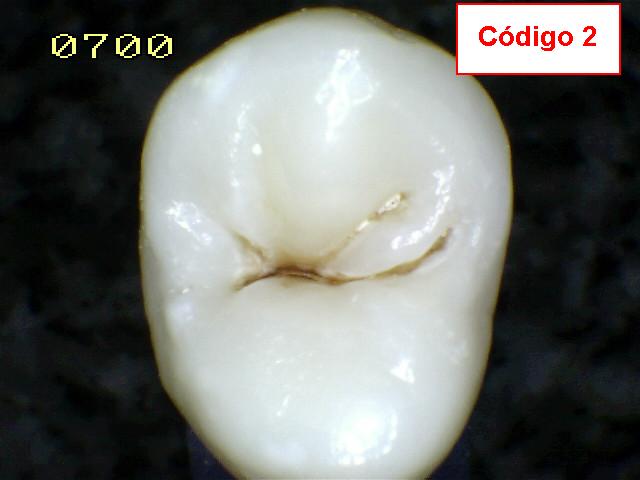
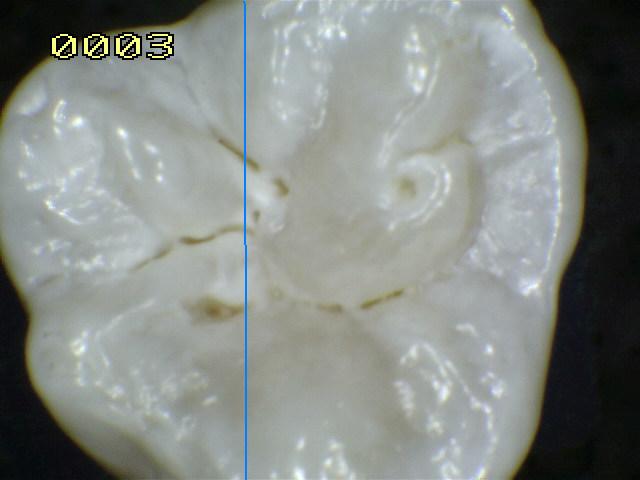
La fotografía izquierda inferior muestra un premolar que fue extraído por motivos ortodóncicos-periodontales. Antes de la extracción el diente fue
cuidadosamente examinado para ver si estaba cariado.
|
El examen
clínico usando espejo y sonda solo detecto una lesión código 2
en oclusal, y cálculos en el área gingival en las superficies interproximales; no existía
evidencia de deterioro al pasaje del hilo dental entre el
espacio interproximal y el punto de contacto.
Radiografías
de aleta mordible
(bite-wing) fueron tomadas a una exposición normal, y examinadas bajo lente de
aumento; no se encontró ninguna evidencia de caries. El diente fue diagnosticado
con caries en oclusal y fue extraído por motivos
oryodónticos, bajo anestesia local.
No
obstante, examinando el diente extraído después de seco y limpio, puede observarse sin dificultad una pequeña región
blanca sobre la superficie proximal. Esta es la mancha blanca
que representa la más incipiente evidencia macroscópica de
caries; la superficie del esmalte que cubre esta lesión está
intacta y correctamente mineralizada, sin que pueda detectarse
diferencia al tacto con una sonda de exploración.
La razón por
la que esto es así, es que en la
lesión temprana de esmalte, la desmineralización ocurre
de manera predominante a nivel subsuperficial. La superficie
afectada por esta lesión incipiente aparece intacta y bien mineralizada. Este
fascinante rasgo de la lesión temprana de esmalte puede
observarse en el laboratorio, preparando por desgaste secciones
muy finas del diente que comprendan la lesión, sin proceder a
descalcificación previa. |
 |
|
|
|
Histología de la mancha blanca |
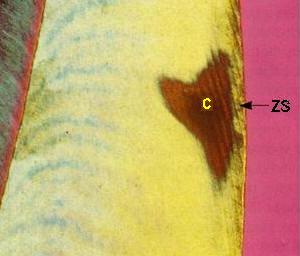 |
La figuras (izquierda)
muestran una sección longitudinal por desgaste, examinada
al microscopio con luz transmitida:
-
Zona superficial
(ZS): Es poco afectada porque recibe
minerales del cuerpo de la lesión
(1-2%
de porosidad)
-
Cuerpo de
la lesión (C):
Es el
área de mayor
desmineralización
(25-50%
de porosidad)
-
Zona
oscura
(ZD):
Desmineralización
(5-10%
de porosidad)
-
Zona
translúcida
(ZT):
No siempre está presente,
se encuentra en el avance
frontal
de la lesión,
ligeramente
más poroso
que el esmalte
sano,
la pérdida
de minerales
es del 1%
|
 |
|
|
¿Cómo se
desarrolla una lesión inicial de caries ? |
|
Código
0: Sano |
|
En el gráfico se muestra el
esmalte intacto en la superficie y la sub-superficie. El
aspecto clínico del esmalte es brilloso y translúcido al
secado con aire durante 5 segundos. Se puede observar
pigmentaciones extrínsecas, no consistentes con
desmineralización. |
|
|
|
|
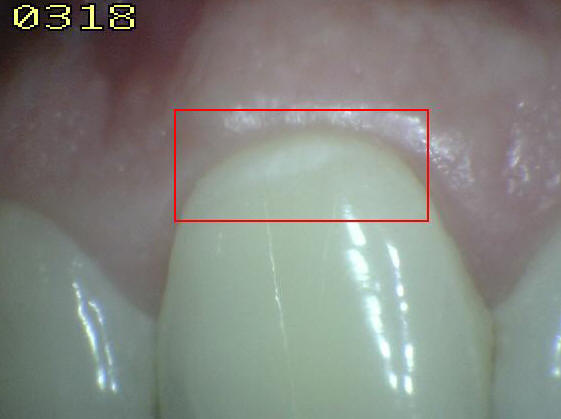
Código
1 (A): Mancha blanca / marrón en esmalte seco |
|
Inicio de la
desmineralización en la sub-superficie, en esta etapa
aparece la mancha blanca con pérdida de brillo y
rugosidad superficial al secado con aire por 5
segundos.
El
aspecto al secado
se
debe a la evaporación del fluido contenido en los micro
poros, hecho que modifica la reflexión de la luz.
El diagnóstico clínico enfocado con criterio preventivo
trata de establecer el umbral clínico de la enfermedad.
El primer indicador de caries
de
esmalte
es la mancha blanca
/ marrón.
(Bordoni, 1981) |
 |
 |
 |
 |
 |
|
Gráfico |
Clínico |
In vitro |
Corte sagital |
|
|
|
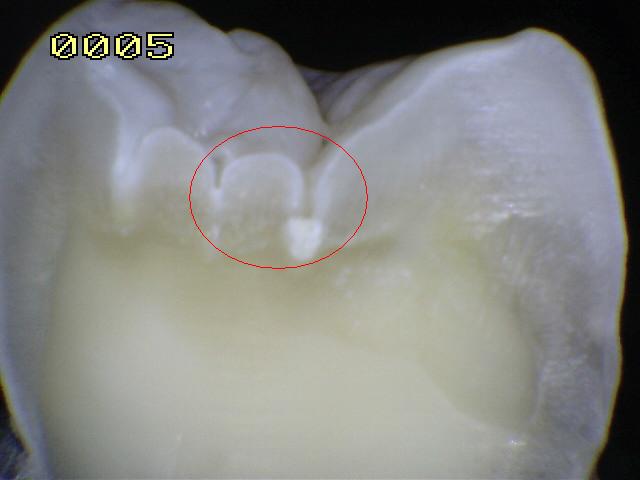
Código
2 (A): Mancha blanca / marrón en esmalte húmedo |
|
La desmineralización
progresa,
aumentando el tamaño y el número de poros en la sub-superficie.
La capa superficial del esmalte se
encuentra intacta con poca pérdida mineral. No hay
invasión bactriana en la sub-superficie ni tampoco se ha
formado una cavidad. La mancha blanca es observada
en esmalte húmedo. |
|
|
| |
|
Etiología de la
Mancha Blanca/Marrón |
|
Se
reconoce actualmente que la placa dental es una condición
necesaria, pero no suficiente, en la etiología de la caries y de
la enfermedad periodontal.
Es
muy difícil obtener en la boca una superficie de esmalte
limpia, porque las prolongaciones de la placa penetran
algunos micrones en la superficie del esmalte.
Inmediatamente después de llevar a cabo una buena
profilaxis de las superficies de esmalte accesibles
utilizando copas de goma y pasta ligeramente abrasiva,
se deposita sobre el esmalte una cutícula fina de
material orgánico, formado a partir de la saliva, y que
contiene esencialmente mucopolisacáridos salivales.
Esta capa orgánica libre de bacterias se engruesa (se considera
que es una película cuando alcanza el grosor de una micra). Las
bacterias orales se depositan en esta matriz. Además de este
proceso que se desarrolla sobre las superficies limpias del
esmalte, existen numerosas regiones donde es deficiente la
integridad de esta superficie; tales regiones pueden ser
fácilmente identificadas cuando la superficie del esmalte se
examina con el microscopio electrónico de barrido. Es casi
imposible eliminar de estos lugares a las colonias de bacterias
Ver fotografía derecha superior: Superficie de esmalte
vista con microscopio electrónico de barrido. |
|
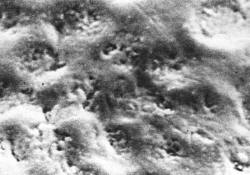 |
| Esmalte
visto al microscopio electrónico de barrido |
|
|
|
La presencia de bacterias en la boca
es esencial en la producción de caries, ya que son las enzimas
bacterianas las que producen ácidos a partir de los hidratos de
carbono, hecho que fue demostrado por primera vez por Orland y
colaboradores (1954). Por su parte, Fitzgerald y Keyes (1960)
establecieron la naturaleza infecciosa y transmisible de la
caries. Varios extractos aislados de lesiones humanas se usaron
para inducir caries en monos mantenidos con una dieta rica en
sucrosa y otros hidratos de carbono, pero por lo demás adecuada
nutricionalmente (Bowen 1969, comunicación personal)
Estos organismos y por lo tanto la
caríes dental, son rápidamente transferidos de la madre al
recién nacido (Bowen 1968).
La capacidad cariogénica del
estreptococo, probablemente se relaciona con su capacidad de
formar grandes cantidades de polisacáridos extracelulares a
partir de los azúcares de la ingesta (Critchley y Cols. 1967).
Estos polisacáridos extracelulares (por ej., dextranos)
proporcionan una masa pegajosa que permite a la placa adherirse
a las superficies del diente . Subsecuentemente el ácido
producido en esta placa es mantenido junto al diente por esta
especie de gel, al tiempo que se dificulta su neutralización por
las substancias tampón salivales.
Además, Bowen (1969) mostró que una
placa de 24 horas de edad tiene poca capacidad para disminuir el
pH de una solución de azúcar. La capacidad aumenta con la edad
de la placa, alcanzándose el máximo aproximadamente a los tres
días.
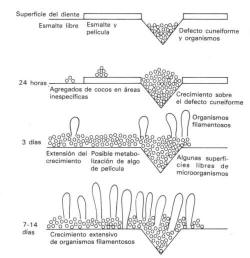
La
edificación de la placa progresa rápidamente a partir de
estos defectos cuneiformes. Ver esquema derecho
inferior.
|
|
 |
|
Desarrollo de la placa bacteriana |
|
|
|
Proceso
de Desmineralización y Remineralización
|
|
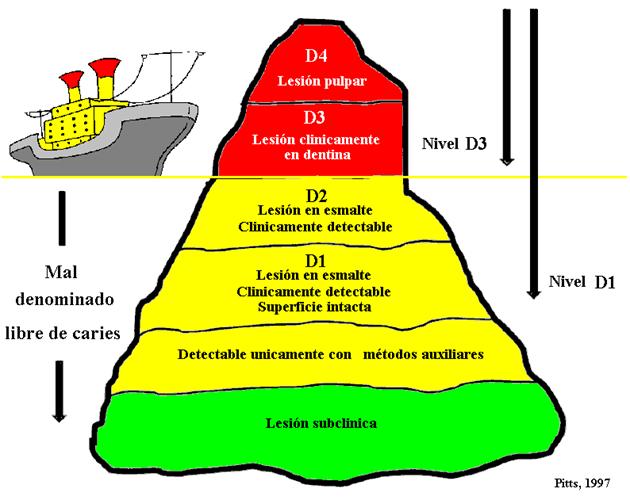
Nivel de
detección de caries: Témpano de Pitts |
|
 |
|
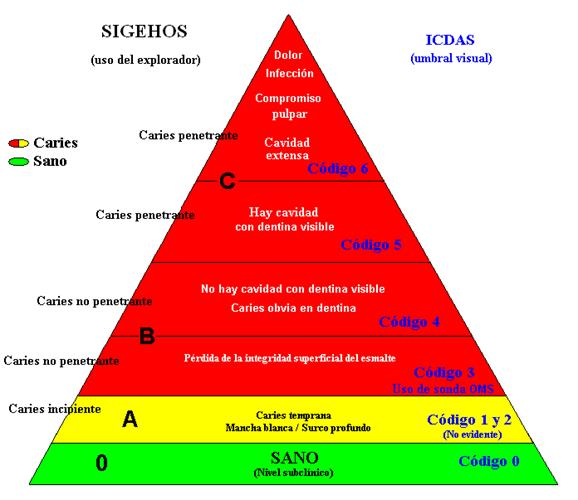
Pirámide Diagnóstica:
Criterio diagnóstico convencional de caries utilizado en
Argentina (SIGEHOS) e ICDAS |
|
|
|
|
|
|
|
|