|
|
||||||||||||||
|
|
Od. M. Iruretagoyena
|
|
Una encuesta
voluntaria se llevó a cabo durante el mes de noviembre de 2020.
Se obtuvieron 358 registros tabulados para el software Epi Info
6.04d con un intervalo de confianza de 95% y un error de
0,01. Se observó que un 24,6% (88) solo utiliza barbijo
quirúrgico en todas las instancias de la práctica dental. Un
53,6% (192) utiliza en forma conjunta el barbijo quirúrgico y el
respirador tipo N95 y el 21,8 % (78) utiliza como única
protección respiratoria el respirador. Fuente: Colegio de Odontólogos de la Provincia de Buenos Aires, Distrito 2, encuesta electrónica de relevamiento de conocimientos específicos, para comprender como sus colegiados evitan el contagio y la propagación viral. |

COLUTORIOS
Los colutorios preoperatorios tienen acción antimicrobiana; ayudan a reducir el número de organismos microbianos viables en los aerosoles durante los Procedimientos Generadores de Aerosol [4]
Una limitación de los estudios que prueban la eficacia de las intervenciones de reducción de aerosoles es el uso de unidades bacterianas formadoras de colonias (UFC] como herramienta de medición sustituta para comprobar la reducción de aerosoles contaminados. Por lo tanto, en pacientes donde se utilizan los colutorios preoperatorios, la verdadera eficacia de las otras intervenciones puede ser oscurecida a medida que se controla el recuento bacteriano en la saliva misma. El uso de enjuagues bucales en el contexto de COVID-19 se está evaluando específicamente en revisiones que están llevando a cabo conjuntamente Cochrane Oral Health y Cochrane Ear, Nose and Throat [5]
Yodopovidona 0,5% [6]
Cloruro de cetipirimidinio 0,075% [7]
Clorhexidina 0,12% + Xilitol 50 mg/ml [8]
Repetir los buches cada 30 minutos, mientras dure el tratamiento. También puede usarse para la desinfección del campo quirúrgico, hecho por el dique de goma y la pieza dental; evitando buches intraoperatorios.
Una encuesta voluntaria se llevó a cabo durante el mes de noviembre de 2020. Se obtuvieron 358 registros tabulados para el software Epi Info 6.04d con un intervalo de confianza de 95% y un error de 0,01. El 89,1% (318) indican a sus pacientes un colutorio antes de comenzar el tratamiento y solo el 10,9% (39) no realiza dicha práctica.
El antiséptico más elegido por el profesional es el GLUCONATO DE CLORHEXIDINE 55,8% (187) seguido de YODOPOVIDONA 41,8% (140) y el CETILPIRIMIDINIO 2,4% (8)
Fuente. Colegio de Odontólogos de la Provincia de Buenos Aires, Distrito 2, encuesta electrónica de relevamiento de conocimientos específicos, para comprender como sus colegiados evitan el contagio y la propagación viral.

Un eyector de saliva es un dispositivo tubular estrecho que proporciona succión para eliminar saliva, sangre, material dental y desechos de la boca durante los procedimientos dentales para proporcionar un campo de operación claro . [9]
Se demostró que el uso de eyectores de saliva con volumen bajo o alto reduce la producción de gotas y aerosoles en un estudio [10] sin embargo, ni los eyectores de saliva ni los dispositivos SUCTOR DE ALTA POTENCIA (SAP) redujeron los aerosoles y la salpicadura de manera efectiva en otro estudio [ 11] Los eyectores de saliva junto con dispositivos SAP son más eficaces que los eyectores de saliva utilizados solos [12] . Esto es debido al diámetro más pequeño de la punta, que no es capaz de limpiar los aerosoles. Los eyectores de saliva son preferidos en las prácticas dentales debido a su utilidad para proporcionar un campo de operación claro, uso conveniente y comodidad en comparación con los dispositivos SAP [13]
SUCTORES DE ALTA POTENCIA (SAP)
Los dispositivos (SAP) son dispositivos de aspiración instalados en un sistema de evacuación que pueden extraer un gran volumen de aire en un corto período de tiempo [14] . El dispositivo SAP habitual utilizado en odontología tiene una gran abertura (generalmente 8 mm o más) y está unido a un sistema de evacuación que eliminará hasta 2,8 metros cúbicos de aire por minuto [15] . Se han probado en el control de la producción de aerosoles en entornos dentales y los estudios han demostrado resultados variables, con una reducción del 90,8% de aerosoles [16] a ninguna diferencia estadísticamente significativa entre el uso y el no uso de dispositivos SAP Los odontólogos deben mantener la distancia adecuada mientras sostienen los dispositivos SAP. El dispositivo debe sujetarse aproximadamente a 6 mm a 15 mm de distancia de la punta ultrasónica activa o del pulidor de aire y bicarbonato. Los suctores nacionales de alta potencia, MODIFICADOS CON FILTROS HEPA a la salida de escape de aire, es una opción económica y técnica viable, realizada por el fabricante de los equipos en Argentina. Referencia literatura del fabricante EGEO.

“La ventilación es el proceso de proporcionar aire exterior a un espacio o edificio por medios naturales o mecánicos (ISO, 2017). La ventilación desempeña un papel fundamental en la eliminación del aire cargado de virus exhalado, reduciendo así la concentración global y, por lo tanto, cualquier dosis posterior inhalada por el paciente. La distribución adecuada de la ventilación (por ejemplo, la colocación de los respiraderos de suministro y de escape) garantiza que se logre una dilución adecuada donde y cuando sea necesario, evitando la acumulación de contaminación viral” [17]
Tenga en cuenta que muchos hospitales están ventilados naturalmente en las áreas de la sala, incluso en algunas habitaciones utilizadas para la atención crítica. Sin embargo, si el paso del flujo de aire está obstruido (por ejemplo, cerrando ventanas y puertas), la concentración de patógenos en el aire puede aumentar considerablemente, lo que aumenta el riesgo de transmisión e infección en el aire.
“Los conceptos de ventilación natural se aplican a los centros de salud tanto en los países desarrollados como en los que tienen recursos limitados en condiciones climáticas favorables. El diseño, la operación y el mantenimiento de instalaciones con ventilación natural no son sencillos, y se dispone de una orientación completa (OMS, 2009). Por ejemplo, la OMS, en marzo (OMS, 2020a) especifica que en una sala infecciosa COVID-19 se deben proporcionar al menos 160 litros segundo por paciente, si se utiliza ventilación natural”.[18]
Una encuesta voluntaria se llevó a cabo durante el mes de noviembre de 2020. El 95,5% (336) ventila el consultorio entre pacientes y 4,5% (16) NO REALIZA VENTILACION. El tiempo de ventilación de 30 minutos lo realizan el 41,8% (148) el 29,4% (104) ventila 15 minutos, de una hora el 19,5% (69) y más de una hora 9,3% (33). El 50% (179) ha realizado modificaciones al mobiliario, para mejorar la ventilación natural. El 22,4% (80) NO HA HECHO CAMBIOS. Un 12,1% (44) ha instalado un EXTRACTOR DE AIRE y 11,5% (41) ha instalado LAMPARAS GERMICIDAS UVC y un 6% (14) ha adquirido GENERADORES DE OZONO. Fuente. Colegio de Odontólogos de la Provincia de Buenos Aires, Distrito 2, encuesta electrónica de relevamiento de conocimientos específicos, para comprender como sus colegiados evitan el contagio y la propagación viral.
Se ha demostrado que el virus SARS-CoV-2 es estable en partículas transmitidas por el aire con una vida media de más de una hora [19], por lo que puede ser potencialmente inhalado por individuos susceptibles que causan infección y mayor propagación de la enfermedad. Los dispositivos portátiles de limpieza del aire para el hogar pueden ser beneficiosos en salas pequeñas, aunque debe reconocerse que dichos dispositivos deben tener el tamaño adecuado para el espacio. Las clasificaciones de filtro por métodos de prueba, como la norma ASHRAE 52.2 (ASHRAE, 2017) dan una indicación del rendimiento en función del tamaño de partícula, deben utilizarse para elegir los filtros adecuados. Una métrica útil para determinar el rendimiento es la velocidad de entrega de aire limpio puede utilizar LOS CAMBIOS DE AIRE POR HORA. [20] .
Se resalta la capacidad de los filtros HEPA para retener partículas sub-micrométricas, y se recomienda su uso en áreas hospitalarias donde normalmente no se emplean. Sin embargo, se debe tener en cuenta que el incremento en la pérdida de carga debido al empleo de los filtros HEPA. Cuando la pérdida de carga aumenta y la velocidad del ventilador se mantiene constante se observa una reducción en el suministro de aire al espacio en cuestión. Esto puede resultar en un sistema fuera de balance que puede incrementar la distribución de la enfermedad. En algunos casos, por lo tanto, puede recomendarse usar filtros de menor capacidad de filtrado (por ejemplo MERV-13), en combinación con otras medidas de prevención. [21]
LAMPARAS UVC GERMICIDAS
En entornos donde es difícil mejorar la ventilación, la adición de dispositivos locales de limpieza por filtración y desinfección del aire, como ultravioleta germicida (GUV, o UVGI - irradiación germicida ultravioleta) puede ofrecer beneficios. En condiciones de laboratorio, se ha demostrado que el GUV es eficaz contra un conjunto de microorganismos, incluidos los coronavirus [22] Varios estudios muestran que la inactivación disminuye con el aumento de la humedad para los aerosoles virales [23]
“La radiación UVC ha sido eficaz contra todos los coronavirus en todas las investigaciones publicadas, aunque las propiedades de absorción de los medios de muestra redujeron el éxito de inactivación. El límite superior calculado para la dosis (Mediana) para la reducción logarítmica (en medios de baja absorbancia) es 10,6 mJ / cm 2 , pero la estimación probablemente más precisa es 3,7 mJ / cm 2” [24]
El sistema de desinfección UV-C continuo de múltiples emisores es 99,99% efectivo contra MHV-A59, un análogo del virus del ratón de MERS-CoV, y SARS-CoV en 10 minutos. La aplicación de esos mismos estudios a las gotitas de MERS-CoV dio como resultado niveles indetectables del virus MERS-CoV después de solo 5 minutos de exposición al emisor de UV-C o una reducción porcentual de 99,99%. [25]
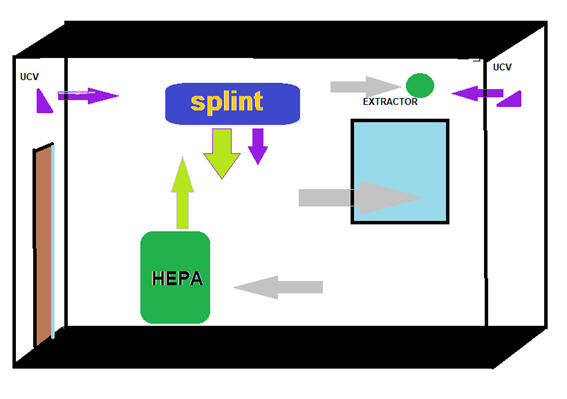
Dibujo inferior muestra la combinación de los diferentes dispositivos para la higiene del aire, como es la luz ultravioleta germicida, la ventana de más de metro de sección, el extractor de are y la unidad autonoma de filtrado de particulas PM2.5 con filtros HEPA. ó MERV-13
Figura donde se muestra la acción conjunta
de todos los dispositivos de higiene del aire.
NIOSH, ASHRAE y CDC han recomendado la combinación de filtración con desinfección, por ejemplo, la irradiación con lámparas de luz ultravioleta germicida. El uso de radiación UV germicida en los ductos de ventilación es atractiva, pero se debe elegir adecuadamente la velocidad del aire. Un estudio con cinco bacterias que se transmiten por vía área mostró la inactivación de casi todos los microorganimos de los ductos de ventilación cuando se emplearon velocidades de 3 m/s, pero la eficiencia se redujo a un 80% de inactivación cuando se elevó la velocidad del aire a 6 m/s [26].
Referencias
[1] Intervenciones para reducir los aerosoles contaminados producidos durante los procedimientos dentales para la prevención de enfermedades infecciosas Sumanth Kumbargere Nagraj Prashanti Eachempati Martha Paisi Mona Nasser Gowri Sivaramakrishnan Jos H Verbeek DOI: https://doi.org/10.1002/14651858.CD013686.pub2 Base de datos: Base de datos Cochrane de revisiones sistemáticas Versión publicada: 13 de octubre de 2020 vea las novedades Tipo: Intervención Etapa: revisión Grupo Editorial Cochrane: Grupo Cochrane de Salud Bucal Derechos de autor: Copyright © 2020 Colaboración Cochrane. Publicado por John Wiley & Sons, Ltd.
[2] https://www.argentina.gob.ar/salud/coronavirus-COVID-19/definicion-de-caso sospechoso
[3] Mascarilla facial para Covid-19: potencial de "variación" mientras esperamos una vacuna Lista de autores. Monica Gandhi, MD, MPH, y George W. Rutherford, MD 29 de octubre de 2020 N Engl J Med 2020; 383: e101 DOI: 10.1056 / NEJMp2026913
[4] Eggers M, Koburger-Janssen T, Eickmann M, Zorn J. In vitro bactericidal and virucidal efficacy of povidone-iodine gargle/mouthwash against respiratory and oral tract pathogens. Infectious Diseases and Therapy 2018;7(2):249-59..Harrel SK, Molinari J. Aerosols and splatter in dentistry: a brief review of the literature and infection control implications. Journal of the American Dental Association (1939) 2004;135(4):429-37.]
[5]Burton MJ, Clarkson JE, Goulao B, Glenny A-M, McBain AJ, Schilder AG, et al. Antimicrobial mouthwashes (gargling) and nasal sprays to protect healthcare workers when undertaking aerosol-generating procedures (AGPs) on patients without suspected or confirmed COVID-19 infection. Cochrane Database of Systematic Reviews 2020, Issue 5. Art. No: CD013628. [DOI: 10.1002/14651858.CD013628] Burton MJ, Clarkson JE, Goulao B, Glenny A-M, McBain AJ, Schilder AG, et al. Use of antimicrobial mouthwashes (gargling) and nasal sprays by healthcare workers to protect them when treating patients with suspected or confirmed COVID-19 infection. Cochrane Database of Systematic Reviews 2020, Issue 5. Art. No: CD013626. [DOI: 10.1002/14651858.CD013626]
[6] Povidona-yodo demuestra una actividad virucida in Vitro rápida contra el SARS-CoV-2, el virus que causa la enfermedad de COVID-19 Danielle E Anderson 1, Velraj Sivalingam 2, Adrian Eng Zheng Kang 2, Abhishek Ananthanarayanan 3, Harsha Arumugam 3, Timothy M Jenkins 4, Yacine Hadjiat 3, Maren Eggers 5PMID: 32643111 PMCID: PMC7341475 DOI: 10.1007/s40121-020-00316-3 Artículo gratuito de PMC
[7] Uso de enjuagues bucales contra COVID-19 en odontología A. Vergara-Buenaventura ⁎ y C. Castro-Ruiz Br J Oral Maxillofac Surg . 2020 Oct; 58
(8): 924–927. Publicado en línea el 15 de agosto de 2020. Doi: 10.1016 / j.bjoms.2020.08.016 PMCID: PMC7428696 PMID: 32859459
[8] Iota-carrageenan and Xylitol inhibit SARS-CoV-2 in cell culture Shruti Bansal1¶, Colleen B. Jonsson2¶, Shannon L. Taylor3¶, Juan Manuel Figueroa4¶, Andrea Vanesa Dugour4¶, Carlos Palacios4¶, Julio César Vega5* 1Regional Biocontainment laboratory, University of Tennessee Health Science Center, Memphis, Tennessee, United States of America 2Department of Microbiology, Immunology and Biochemistry, The University of Tennessee Health Science Center, Memphis, Tennessee, United States of America 3LogixBio, Holly Springs, North Carolina, United States of America 4Respiratory Research Group, Fundación Pablo Cassará, Argentina 5Department of Research and Development, Amcyte Pharma, Massachusetts, United States of America *Corresponding author E-mail: julio.vega@amcytepharma.com . 2020 1 de junio: 1–3. doi: 10.1007 / s10811-020-02143-y [ Publicación electrónica antes de la impresión] PMCID: PMC7263178 PMID: 32836796
[9]Merriam-Webster Online Medical Dictionary. Saliva ejector. www.merriam-webster.com/medical/saliva%20ejector (accessed 5 May 2020).
[10] Yadav N, Agrawal B, Maheshwari C. Role of high-efficiency particulate arrestor filters in control of air borne infections in dental clinics. SRM Journal of Research in Dental Sciences 2015;6(4):240-2
[ 11] Holloman JL, Mauriello SM, Pimenta L, Arnold RR. Comparison of suction device with saliva ejector for aerosol and spatter reduction during ultrasonic scaling. Journal of the American Dental Association (1939) 2015;146(1):27-33. [PMID: 25569495]
[12] Graetz C, Bielfeldt J, Tillner A, Plaumann A, Dörfer CE. Spatter contamination in dental practices – how can it be prevented? Revista Medico-Chirurgicala a Societatii de Medici si Naturalisti din Lasi 2014;118:1122-34. [PMID: 25581979]
[13] Jacks ME. A laboratory comparison of evacuation devices on aerosol reduction. Journal of Dental Hygiene 2002;76:202-6.
[14] Avasthi A. High volume evacuator (HVE) in reducing aerosol – an exploration worth by clinicians. Journal of Dental Health, Oral Disorders & Therapy 2018;9(3):165-6.
[15] Harrel SK. Clinical use of an aerosol-reduction device with an ultrasonic scaler. Compendium of Continuing Education in Dentistry 1996;17(12):1185-93.
[16] Jacks ME. A laboratory comparison of evacuation devices on aerosol reduction. Journal of Dental Hygiene 2002;76:202-6.
[17] Papel de la humedad absoluta en la inactivación de los virus de la influenza en superficies de acero inoxidable a temperaturas elevadas James McDevitt 1, Stephen Rudnick , Melvin Primero , John Spengler PMID: 20435770 PMCID: PMC2893471 DOI: 10.1128 / AEM.02674-09 Junio de 2010; 76 (12): 3943-7. doi: 10.1128 / AEM.02674-09. Epub 2010 30 de abril
.[18] Ventilación natural para el control de las infecciones en entornos de atención de la salud Organización Mundial de la Salud Editores: Organización Panamericana de la Salud Número de páginas: 149 Fecha de publicación: 2010 Idiomas: Español, francés, inglés https://www.who.int/water_sanitation_health/publications/natural_ventilation/es/
[19], Papel de la humedad absoluta en la inactivación de los virus de la influenza en superficies de acero inoxidable a temperaturas elevadas James McDevitt 1, Stephen Rudnick , Melvin Primero , John Spengler PMID: 20435770 PMCID: PMC2893471 DOI: 10.1128 / AEM.02674-09 Junio de 2010; 76 (12): 3943-7. doi: 10.1128 / AEM.02674-09. Epub 2010 30 de abril
[20]Apéndice B. Aire Directrices para el control de infecciones ambientales en establecimientos de salud (2003) Central Desease Control and Prevention https://www.cdc.gov/infectioncontrol/guidelines/environmental/appendix/air.html
[21] E. S. Mousavi, N. Kananizadeh, R. A. Martinello, and J. D. Sherman, “COVID-19 Outbreak and Hospital Air Quality: A Systematic Review of Evidence on Air Filtration and Recirculation,” Environ. Sci. Technol., Sep. 2020.
[22] Efecto de la irradiación germicida ultravioleta sobre aerosoles virales Christopher M. Walker 1, Gwangpyo Ko Environ Sci Technol . 2007 1 de agosto; 41 (15): 5460-5. doi: 10.1021 / es070056u PMID: 17822117 DOI: 10.1021 / es070056u
[23] ]Papel de la humedad absoluta en la inactivación de los virus de la influenza en superficies de acero inoxidable a temperaturas elevadas James McDevitt 1, Stephen Rudnick , Melvin Primero , John Spengler PMID: 20435770 PMCID: PMC2893471 DOI: 10.1128 / AEM.02674-09 Junio de 2010; 76 (12): 3943-7. doi: 10.1128 / AEM.02674-09. Epub 2010 30 de abril
[24]Dosis de irradiación ultravioleta para la inactivación del coronavirus: revisión y análisis de los estudios de fotoinactivación del coronavirus Martin Heßling , *, 1 Katharina Hönes , 1 Petra Vatter , 1 y Christian Lingenfelder 2 Publicado en línea el 14 de mayo de 2020. Doi: 10.3205 / dgkh000343
[25]Eficacia de un sistema automatizado de desinfección ultravioleta-C de emisores múltiples en toda la habitación contra los coronavirus MHV y MERS-CoV Kurt Bedell , BS, 1 Adam H. Buchaklian , PhD, 2y Stanley Perlman , MD, PhD 1, 3 Infect Control Hosp Epidemiol . 2016 mayo; 37 (5): 598–599. Publicado en línea el 28 de enero de 2016. doi: 10.1017 / ice.2015.348 PMCID: PMC5369231 NIHMSID: NIHMS852517 PMID: 26818469
[26] Y. Yang, H. Zhang, S. S. Nunayon, V. Chan, and A. C. Lai, “Disinfection efficacy of ultraviolet germicidal irradiation on airborne bacteria in ventilation ducts,” Indoor Air, vol. 28, no. 6, pp. 806–817, Nov. 2018.
|
Dirección: Od. Marcelo Alberto Iruretagoyena |
|
Wilde Provincia de Buenos Aires. Argentina |
|
Revisado: DICIEMBRE 2020 |